Eksokrin pankreassvikt kan oppstå som følge av flere ulike tilstander, men de kliniske konsekvensene er uavhengig av årsak. I året som gikk ble det publisert nye europeiske retningslinjer for diagnostikk og behandling av eksokrin pankreassvikt (1). Fra Norge deltok Truls Hauge og Trond Engjom i dette arbeidet. I denne artikkelen ønsker vi å gi en oppsummering av noen viktige hovedpunkter i de nye retningslinjene.
Intakt eksokrin pankreasfunksjon er en viktig del av fordøyelsen og bidrar til å sikre normal ernæringsstatus. Ved eksokrin pankreassvikt kan pasientene ha symptomer som oppblåsthet, diaré, steatore, magesmerter og flatulens. Eksokrine svikt kan også føre til malabsorbsjon av protein, fettløselige vitaminer, mikronutrienter med påfølgende vekttap, osteoporose og sarkopeni (2-4). Ettersom det er stor variasjon i symptombyrde og grad av ernæringssvikt, er det også store ulikheter i hvordan eksokrin svikt påvirker livskvaliteten og langtidskomplikasjoner.
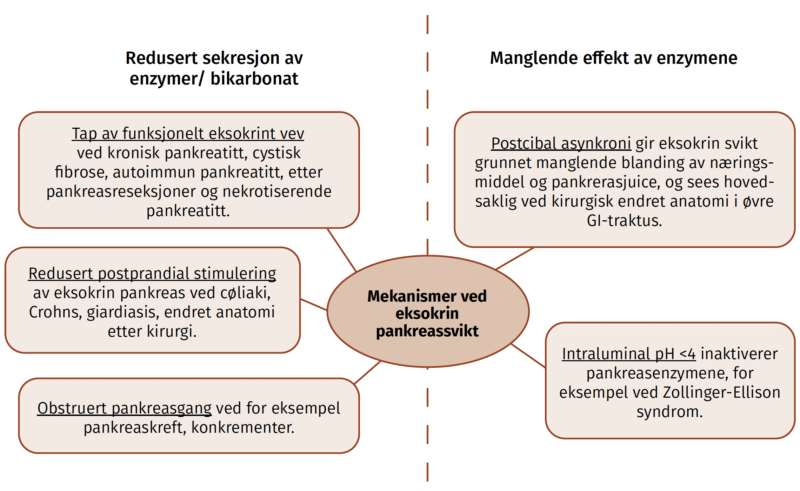
Tradisjonelt har eksokrin pankreassvikt vært definert på bakgrunn av pankreas sin sviktende sekretoriske funksjon (evne til å skille ut bikarbonat og pankreasenzymer). Dette har skapt utfordringer når det gjelder klinisk relevans av begrepet. Det har også vært utfordrende å inkludere andre mekanismer for sviktende pankreas enzymrelatert fordøyelse i definisjonen.
De nye europeisk retningslinjene representerer et paradigmeskifte i definisjon av eksokrin pankreassvikt. Her beveger man seg bort fra en definisjon utlukkende knyttet til pankreas sekretoriske kapasitet. I de nye retningslinjene defineres eksokrin pankreassvikt som redusert eksokrin pankreasekresjon og/eller intraluminal aktivitet av pankreasenzymer under nivået som er nødvendig for normal fordøyelse av næringsmidler (1). Her slås det med andre ord fast at diagnosen settes basert på en samlet vurdering av funksjonstest, symptomer og ernæringsstatus. På denne måten kan også sykdommer der intraluminal enzymrelatert fordøyelse er nedsatt av annen årsak inkluderes i definisjonen.
Diagnostikk av eksokrin pankreassvikt
Retningslinjene anbefaler å utrede for eksokrin pankreassvikt ved preeksisterende høyrisikotilstander som kronisk pankreatitt, cystisk fibrose, pankreaskreft, akutt nekrotiserende pankreatitt og etter gjennomgått pankreaskirurgi. I tillegg skal pasienter med diaré/ steatoré og ledsagende tegn til malabsorpsjon utredes.
Generelt anbefales det at diagnosen PEI baserer seg på en kombinert vurdering av symptomer, ernæringsstatus, og pankreas funksjon.
Funksjonstesting anbefales med non-invasive tester. Det betyr i praksis måling av fekal elastase i avføring. En vanlig brukt grense for normal FE1 er > 200 μg elastase-1/g feces. Dette er en rimelig og lett tilgjengelig test, men svakheter er at testen er sårbar for utvanning og dermed falsk positive resultater hos pasienter med løs/vandig avføring. Testen har lav sensitivitet for mild og moderat eksokrin svikt (5, 6). En fordel med FE1 er at resultatet ikke påvirkes ved bruk pankreasenzymsubstitusjon (pancreas enzyme replacement therapy, PERT). En annen non-invasiv test som anbefales er 13C-MTG pusteprøve. Denne testen er god, men tidkrevende og lite tilgjengelig i Norge. Direkte pankreasfunksjonstester er ikke lenger anbefalt i klinisk praksis ettersom det i de aller fleste tilfeller ikke vil gi konsekvens for behandling (1).
Bildediagnostikk anbefales ikke til diagnostikk av eksokrin pankreassvikt, men hører likevel med i vurderingen av underliggende årsak. Radiologiske funn som uttalt atrofi, tett pankreasgang (konkrement, tumor mm.) eller parenkymforandringer i hele kjertelen kan være indikatorer på redusert eksokrin funksjon (7).
Behandling av eksokrin pankreassvikt
Når ny definisjon for eksokrin pankreassvikt benyttes, vil diagnosen medføre behandlingsindikasjon. Vi skal her behandle funksjonssvikten, ikke den lave funksjonstesten. Behandlingen er pankreasenzymer (PERT), i doser avhengig av alder, alvorlighetsgrad av den eksokrine svikten og fettinnholdet i kostholdet. For voksne er typiske startdoser 40000-50000 enheter til hovedmåltider og 25000 enheter til snacks. Det er viktig at pasientene får god informasjon om at kapslene skal tas sammen med måltider. Målet med behandlingen er å øke fett- og proteinabsorpsjonen, bedre kroppsvekt, ernæringsstatus og symptomer, og gjennom dette også bedre livskvalitet, morbiditet og mortalitet. Det er også et mål at behandlingen skal tillate et nær normalt kosthold.
Eksokrin svikt ved kronisk pankreatitt og cystisk fibrose
Ved de klassiske primære pankreassykdommene følges ovenstående råd om testing og behandling. Hos pasienter med kronisk pankreatitt varierer forekomsten av eksokrin svikt mellom kohortene og svikten utvikler seg ofte over tid. I den skandinavisk-baltiske kronisk pankreatitt kohorten var forekomst av behandlingstrengende eksokrin svikt 51% (8). Hos cystisk fibrosebarn med to alvorlige mutasjoner er eksokrin pankreas svikt så vanlig at eksokrin svikt bør vurderes så snart diagnosen er etablert. Hos barn doseres pankreas enzymer etter vekt.
Eksokrin svikt etter akutt pankreatitt
Prevalensen av eksokrin svikt ved akutt pankreatitt varierer med tid og alvorlighet. Under innleggelse er det rapportert prevalenser opptil 62%, fallende til 27-35% ved oppfølgning etter pankreatitten (9, 10). Eksokrin svikt er hyppigst etter alvorlige akutte pankreatitter, ved store nekroser og etter akutt pankreatitt hos pasienter med alkoholoverforbruk. Det er nå anbefalt screening for eksokrin pankreassvikt etter gjennomgått akutt pankreatitt, særlig ved alvorlige pankreatitter (1). Behandling gjennomføres etter vanlige retningslinjer, men ettersom det er forventet at en andel av pasientene vil få tilbake normal pankreasfunksjon må man revurdere indikasjonen etter en tids bruk.
Eksokrin svikt ved pankreaskreft
De siste årene har det vært økt fokus på den betydelige forekomsten og konsekvensene av eksokrin pankreassvikt hos pasienter med pankreaskreft. Ettersom patogenesen særlig er relatert til tumorobstruksjon av pankreas hovedgangen, er forekomsten særlig høy ved tumor lokalisert i caput pankreas og ved avansert sykdom (prevalenser mellom 66% og 80%) (11-13). Alle pasienter med pankreaskreft bør testes, og behandling med PERT er anbefalt ved påvist svikt. Det er åpning for å starte tidlig med PERT og ernæringstiltak så snart cancerdiagnose er satt, uten å vente til svar på eksokrin testing foreligger. Nasjonale faglige retningslinjer for pankreaskreft anbefaler i tillegg rutinemessig postoperativ substitusjon med PERT etter pankreatoduodenektomi og total pankreatektomi uavhengig av testing (14). Ubehandlet eksokrin svikt gir dårligere prognose og redusert livskvalitet hos disse pasientene.
Eksokrin svikt etter kirurgi
Eksokrin pankreassvikt er vanlig etter pankreaskirurgi, og prevalensen avhenger naturlig nok av typen kirurgi, alt fra 10% til 100% (1). Diagnostikk utføres som vanlig, men er overflødig etter total pankreatektomi. Det er viktig å være klar over at FE1 kan være normal tross eksokrin svikt i tilfeller der problemet ikke er mengden enzym, men at enzym og næringsmiddel ikke blandes i tarmen (postcibal asynkroni). Denne tilstanden kan sees etter pankreatikoduodenektomi og annen øvre GI-kirurgi inkludert delvis eller totale gastrektomier, bariatrisk kirurgi (spesielt Roux-en-Y). Behandling med PERT gjøres som ved andre årsaker til eksokrin svikt, men særlig etter pankreaskirurgi kan det være behov for høyere doser enn ellers. Det finnes ikke sikker evidens for åpning av kapsler og svelging av granulatet hos opererte pasienter, men det er foreslått at dette kan forsøkes hos pasienter med rask tarmpassasje eller der enzymkapslene ikke utsettes for ventrikkelsyre.
Oppsummering
Gjennom de nye europeiske retningslinjene presenteres en mer klinisk relevant definisjon for eksokrin pankreassvikt. Tilstanden defineres ikke lenger ut fra redusert pankreassekresjon alene, men legger vekt på funksjonssvikt alvorlig nok til å kunne gi symptomer og/eller påvirket ernæringsstatus. Behandlingen som består av PERT kombinert med gode kliniske ernæringsråd, er viktig for å oppnå behandlingsmålene i form av normalt kosthold, bedret ernæringsstatus og reduserte symptomer, og for å hindre komplikasjoner som osteoporose og sarkopeni.
Den nye og mer helhetlige definisjonen muliggjør bedre pasientbehandling, men fører med seg utfordringer i det en stor andel av tidligere publiserte studier på eksokrin pankreassvikt ikke lenger passer med dagens definisjon.
Referanser
- Dominguez-Munoz JE, Vujasinovic M, de la Iglesia D, Cahen D, Capurso G, Gubergrits N, et al. European guidelines for the diagnosis and treatment of pancreatic exocrine insufficiency: UEG, EPC, EDS, ESPEN, ESPGHAN, ESDO, and ESPCG evidence-based recommendations. United European Gastroenterol J. 2025;13(1):125–72.
- Lindkvist B, Phillips ME, Dominguez-Munoz JE. Clinical, anthropometric and laboratory nutritional markers of pancreatic exocrine insufficiency: Prevalence and diagnostic use. Pancreatology. 2015;15(6):589–97.
- Kuan LL, Dennison AR, Garcea G. Prevalence and Impact of Sarcopenia in Chronic Pancreatitis: A Review of the Literature. World J Surg. 2021;45(2):590–7.
- Martinez-Moneo E, Stigliano S, Hedstrom A, Kaczka A, Malvik M, Waldthaler A, et al. Deficiency of fat-soluble vitamins in chronic pancreatitis: A systematic review and meta-analysis. Pancreatology. 2016;16(6):988–94.
- Lankisch PG, Schmidt I, Konig H, Lehnick D, Knollmann R, Lohr M, et al. Faecal elastase 1: not helpful in diagnosing chronic pancreatitis associated with mild to moderate exocrine pancreatic insufficiency. Gut. 1998;42(4):551–4.
- Vanga RR, Tansel A, Sidiq S, El-Serag HB, Othman MO. Diagnostic Performance of Measurement of Fecal Elastase-1 in Detection of Exocrine Pancreatic Insufficiency: Systematic Review and Meta-analysis. Clin Gastroenterol Hepatol. 2018;16(8):1220–8 e4.
- Nordaas IK, Trelsgard AM, Tjora E, Frokjaer JB, Haldorsen IS, Olesen SS, et al. Pancreatic atrophy is a predictor for exocrine pancreatic dysfunction: Data from a large cohort of patients with chronic pancreatitis. Pancreatology. 2024;24(8):1244–51.
- Olesen SS, Poulsen JL, Drewes AM, Frokjaer JB, Laukkarinen J, Parhiala M, et al. The Scandinavian baltic pancreatic club (SBPC) database: design, rationale and characterisation of the study cohort. Scand J Gastroenterol. 2017;52(8):909–15.
- Hollemans RA, Hallensleben NDL, Mager DJ, Kelder JC, Besselink MG, Bruno MJ, et al. Pancreatic exocrine insufficiency following acute pancreatitis: Systematic review and study level meta-analysis. Pancreatology. 2018;18(3):253–62.
- Huang W, de la Iglesia-Garcia D, Baston-Rey I, Calvino-Suarez C, Larino-Noia J, Iglesias-Garcia J, et al. Exocrine Pancreatic Insufficiency Following Acute Pancreatitis: Systematic Review and Meta-Analysis. Dig Dis Sci. 2019;64(7):1985–2005.
- Iglesia D, Avci B, Kiriukova M, Panic N, Bozhychko M, Sandru V, et al. Pancreatic exocrine insufficiency and pancreatic enzyme replacement therapy in patients with advanced pancreatic cancer: A systematic review and meta-analysis. United European Gastroenterol J. 2020;8(9):1115–25.
- Dominguez-Munoz JE, de la Iglesia-Garcia D, Nieto-Garcia L, Alvarez- Castro A, San Bruno-Ruz A, Monteserin-Ron L, et al. Endoscopic Pancreatic Drainage Improves Exocrine Pancreatic Function in Patients With Unresectable Pancreatic Cancer: A Double-Blind, Prospective, Randomized, Single-Center, Interventional Study. Pancreas. 2021;50(5):679–84.
- Tseng DS, Molenaar IQ, Besselink MG, van Eijck CH, Borel Rinkes IH, van Santvoort HC. Pancreatic Exocrine Insufficiency in Patients With Pancreatic or Periampullary Cancer: A Systematic Review. Pancreas. 2016;45(3):325–30.
- Helsedirektoratet (2017-04-26T00:00). Nasjonalt handlingsprogram med retningslinjer for diagnostikk, behandling og oppfølging av pasienter med pancreaskreft [nettdokument]. Oslo: Helsedirektoratet (siste faglige endring 28. mars 2025, lest 25. oktober 2025). Tilgjengelig fra https://www.helsedirektoratet.no/retningslinjer/pancreaskreft-bukspyttkjertelkreft- handlingsprogram