Barn får også pankreatitt, og det forekommer hyppigere enn vi har trodd. Det er nok pasienter som i barndommen har fått diagnosen «tilbakevendende magesmerter», og som egentlig har hatt residiverende pankreatitter.
Epidemiologi
Økt oppmerksomhet og kunnskap om tilstanden gjør nok at flere barn får diagnosen pankreatitt i dag. Vi har ikke holdepunkter for at insidensen av pankreatitt hos barn er økende (1, 2). Det er ikke norske eller nordiske materialer for pediatrisk pankreatitt, og studiene som beskriver forekomst er stort sett fra de amerikanske INSPPIRE kohortene. For akutt pankreatitt angis en insidens på 3-13/100000/år, noe som er opp mot størrelsesorden med de laveste insidenstallene som angis for voksne. Prevalens av kronisk pankreatitt i barnepopulasjon angis å være 6/100000 (1, 3).
Mellom 20 og 30 % av barn får minst ett residiv av akutt pankreatitt, og en relativt høy andel av de som får residiv, utvikler kronisk pankreatitt i løpet av livet. Noen også i barndommen (4).
Etiologi
Det er ganske stor forskjell på barn og voksne når det gjelder årsak til pankreatitt. Røyking og alkoholmisbruk er heldigvis svært sjelden årsak. Obstruksjon av pankreasgang og bivirkning av medikamenter (f.eks. asparaginase i kreftbehandling, valproat og thiopuriner) er hyppigste årsaker til akutt pankreatitt (3). Fedme har også vært foreslått som risikofaktor for akutt pankreatitt, og er assosiert med mer alvorlig forløp hos barn (5). Ved residiverende akutt og kronisk pankreatitt seiler mutasjoner i pankreatittgener, som PRSS1, SPINK1 og CFTR opp som vanligste årsak. Genetiske risikofaktorer er til stede hos mer enn halvparten av disse pasientene (3). Autoimmun pankreatitt forekommer også som årsak til residiverende pankreatitt. Det er vanligvis en type 2 lignende variant (ikke IgG4 assosiert) som ofte er assosiert med inflammatorisk tarmsykdom (6). Som hos voksne, er årsak til pankreatitt ofte multifaktoriell, og kan være kronglete å nøste opp i.
Diagnostikk
Akutt pankreatitt kjennetegnes ved minst to av tre av følgende: typiske smerter, stigning i amylase og/eller lipase til > 3 x øvre referansenivå og typiske bildefunn for pankreatitt. Transabdominal ultralyd er førstevalg som bildediagnostikk hos barn. CT eller MR er forbeholdt der man ikke får god nok diagnostikk med ultralyd, eller ved mistanke om komplikasjoner i forløpet (7).
Ved residiverende akutt pankreatitt, skal det være minst en måned mellom to av episodene med akutt pankreatitt. Hvis anfallene kommer tettere, regnes det å være del av den samme episoden med akutt pankreatitt.
Kronisk pankreatitt kjennetegnes som hos voksne med typiske permanente forandringer ved bildediagnostikk av pankreas, samt symptomer og tegn i form av smerte, og/eller svikt i eksokrin og endokrin pankreasfunksjon.
Behandling
European pancreatic club og Hungarian pancreatic study group kom i 2018 med kunnskapsbaserte retningslinjer for utredning og behandling av pankreatitt hos barn (7).
Akutt pankreatitt behandles med god smertelindring og intravenøs væskebehandling. Det er ofte store tredjeromstap, og nylig vist gunstigere forløp hos de som får rikelig med væske (>1,5 x basalbehov) i forhold til de som får mindre væske (8). Det er sannsynligvis bra med tidlig enteral ernæring. Barnet kan derfor spise når det har lyst på mat, og bør ernæres via sonde (gastrisk eller jejunal) hvis det ikke kommer i gang med matinntak innen tre døgn (7). Ved klinisk og bildemessig mistanke om autoimmun pankreatitt kan prednisolon 1-1,5 mg/kg/dag forsøkes i 2-4 uker før nedtrapping. Det er ingen konsensus om steroidsparende behandling ved residiv, men sannsynligvis er god behandling av annen ledsagende autoimmun sykdom beskyttende mot tilbakefall (6).
Kronisk pankreatitt behandles med smertelindring – fortrinnsvis uten opiater og substitusjonsbehandling for eksokrin og endokrin svikt hvis det foreligger. Endoskopisk og kirurgisk behandling kan være indisert ved vanskelig smerteproblematikk (7).
Utredning
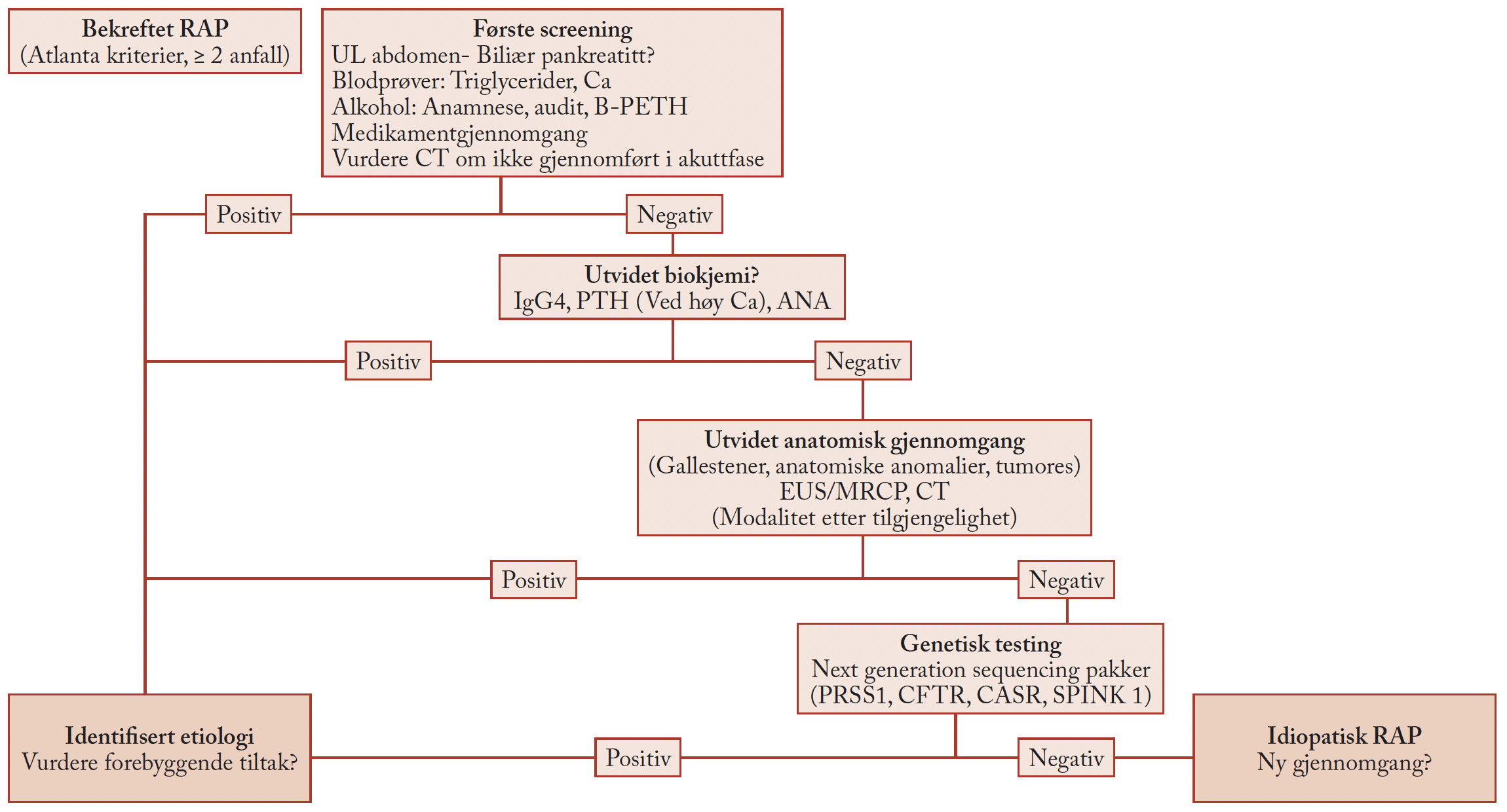
Ved residiv av pankreatitt eller kronisk pankreatitt, vil genetisk utredning være indisert. Det brukes nå next generation sequencing «pakker», der de vanligste pankreatittgenene blir undersøkt. Tomografisk bildediagnostikk, fortrinnsvis MR, for å se etter tegn til autoimmun pankraetitt eller strukturelle anomalier og annen obstruksjonsårsak er også indisert. Det er få studier på effekt av intervensjon på slike anomalier, og som hos voksne, skal man være edruelig på indikasjoner. For eksempel er pankreas divisum assosiert med residiverende akutt pankreatitt hos barn (9), men det er lite kunnskap om dekomprimerende prosedyrer har noe for seg. Påvisning av autoantistoff og forhøyete IgG4 nivåer er i liten grad undersøkt ved pediatrisk autoimmun pankreatitt, og har liten plass i utredning (6).
Konklusjon
Barn får også pankreatitt. Ved akutt pankreatitt er obstruksjon av gallegang og medikamenter hyppigste årsaker, mens mer enn halvparten av de som har residiverende akutte og kroniske pankreatitter i barndommen har genetiske risikofaktorer. Ved residiverende akutt pankreatitt er utredning av årsak viktig, fordi en relativt høy andel av pasienter som får dette utvikler livslang pankreassykdom.
Referanser
- Sellers ZM, MacIsaac D, Yu H, Dehghan M, Zhang KY, Bensen R, et al. Nationwide Trends in Acute and Chronic Pancreatitis Among Privately Insured Children and Non-Elderly Adults in the United States, 2007-2014. Gastroenterology. 2018;155(2):469-78 e1.
- Oracz G, Wejnarska K, Kolodziejczyk E, Kierkus J. Pediatric Acute and Chronic Pancreatitis: Increase in Incidence or Increasing Awareness? Pancreas. 2017;46(6):e55-e6.
- Uc A, Husain SZ. Pancreatitis in Children. Gastroenterology. 2019;156(7):1969-78.
- Gariepy CE, Ooi CY, Maqbool A, Ellery KM. Demographics and risk factors for pediatric recurrent acute pancreatitis. Curr Opin Gastroenterol. 2021;37(5):491-7.
- Jeong IS, Lee YJ, Kim SC, Lee YM, Yi DY, Choi SY, et al. Clinical Characteristics of Acute and Chronic Pancreatitis in Children and Impact of Obesity. Pancreas. 2025.
- Scheers I, Palermo JJ, Freedman S, Wilschanski M, Shah U, Abu-El-Haija M, et al. Recommendations for Diagnosis and Management of Autoimmune Pancreatitis in Childhood: Consensus From INSPPIRE. J Pediatr Gastroenterol Nutr. 2018;67(2):232-6.
- Parniczky A, Abu-El-Haija M, Husain S, Lowe M, Oracz G, Sahin-Toth M, et al. EPC/HPSG evidence-based guidelines for the management of pediatric pancreatitis. Pancreatology. 2018;18(2):146-60.
- Norris N, Farrell P, Ibrahim S, Fei L, Sun Q, Vitale DS, Abu-El-Haija M. Liberal Fluid Resuscitation is Associated with Improved Outcomes in Pediatric Acute Pancreatitis. J Pediatr. 2025;276:114329.
- Lin TK, Abu-El-Haija M, Nathan JD, Palermo JP, Barth B, Bellin M, et al. Pancreas Divisum in Pediatric Acute Recurrent and Chronic Pancreatitis: Report From INSPPIRE. J Clin Gastroenterol. 2019;53(6):e232-e8.