Introduksjon
IBS er en funksjonell mage-tarmsykdom som rammer ca. 10-15 % av den norske befolkningen (1). Kostbehandling er foreslått som førstelinjebehandling ved IBS (2), og i en nylig publisert studie har kostbehandling vist seg å være like effektiv som medikamentell behandling (3). Det er internasjonal konsensus om at det ved start av kostbehandling for IBS anbefales tradisjonelle råd som er beskrevet i NICE Guidelines (4).
I praksis ser vi at mange pasienter som henvises Gastromedisinsk poliklinikk ved Lovisenberg Diakonale Sykehus (LDS) har blitt anbefalt å starte med den veldig populære lav-FODMAP-dietten (5), ofte uten veiledning og oppfølging. Slik vi tenker er dette uheldig. Lav-FODMAP-diett er kun en liten del av flere mulige tilnærmingsmåter i en helhetlig kostbehandling. I denne artikkelen vil vi sammenfatte prinsippene for kostbehandling for denne heterogene pasientgruppen ved LDS, der individuelt tilpasset ernæringsbehandling og kostkvalitet er sentralt.
Pasientutvalg
Ved LDS har kliniske ernæringsfysiologer på Gastromedisinsk poliklinikk mellom 2 000 og 2 300 individuelle konsultasjoner per år. IBS-pasientene utgjør omtrent halvparten av alle konsultasjonene.
IBS-pasientene har få likhetstrekk utover symptomer fra mage og tarm. Type, grad og varighet av symptomer varierer, og de har ulike forutsetninger og ressurser for å gjennomføre endringer. Pasientene vi har prioritert å følge på Lovisenberg har vanligvis forsøkt flere eliminasjonsdietter, har et høyt symptomtrykk, også fra andre deler av kroppen, og har oftere tilleggsutfordringer som rus, psykiatrisk diagnose, eller minoritetsbakgrunn. Denne kompleksiteten gjør at vi er nødt til å ha individuell oppfølging for å klare å få til god behandling.
Arbeidsmetode/algoritme
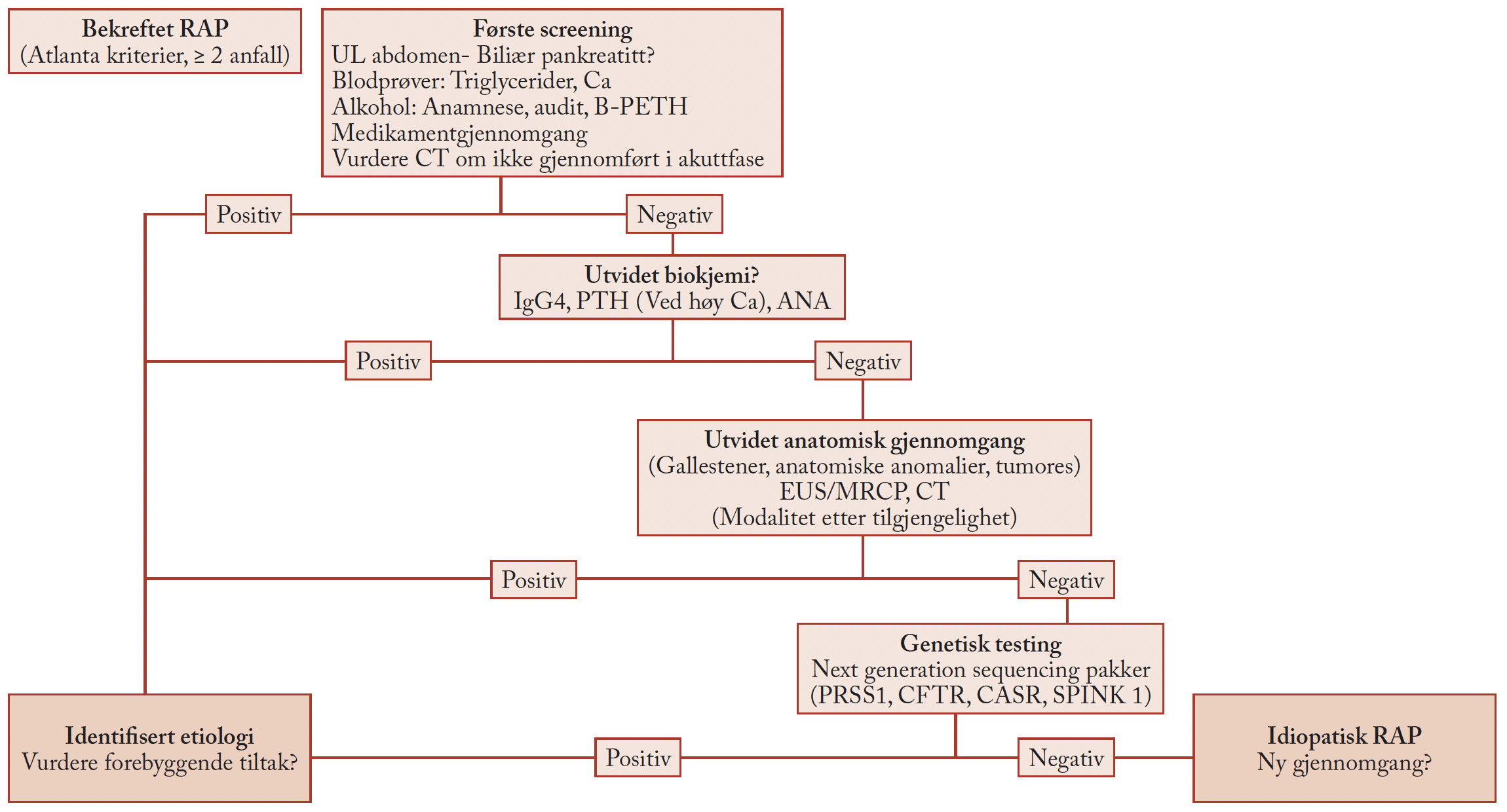
Vi har latt oss inspirere av «Dietitian first», som er en modell testet ut i Australia for å redusere ventelister og ventetid for polikliniske mage-tarm-pasienter i sykehus (6). Modellen innebærer en oppgaveglidning der lav-risiko-pasienter settes opp «rett til klinisk ernæringsfysiolog» etter at henvisningen er grundig vurdert av en gastroenterolog. Dersom det ikke er noen «røde flagg», og pasienten har eller sannsynligvis har IBS, starter pasienten behandlingsforløpet hos klinisk ernæringsfysiolog.
Første konsultasjon er en grundig kartleggingssamtale der klinisk ernæringsfysiolog sammenstiller informasjon fra pasienten, henvisning og tidligere sykehusjournal, samt ved behov innhenter ytterligere opplysninger fra fastlegen med kopi av originale prøvesvar fra andre steder.
Neste samtale er en gruppesamtale der pasientene får informasjon om IBS og kan utveksle erfaringer med andre pasienter. Dette er svært verdifullt for bedre forståelse av tilstanden, og for å kunne forstå eget symptomtrykk bedre.
Videre oppfølging er individuelle samtaler, og inkluderer både ernæringsveiledning og samtaler, med mål om at pasienter skal ha mindre symptomer, mer kontroll over symptomer (forstår hva som trigger symptomer), mindre hemming i sosiale settinger/jobb, og ha et ernæringsmessig sunt og adekvat kosthold. Dette krever en helhetlig tilnærming som blant annet også inkluderer forståelse av samspillet mellom følelser, tanker, handlinger og reaksjon.
For en mer detaljert beskrivelse av en pasients behandlingsforløp ved Lovisenberg Diakonale Sykehus viser vi til vår kollega Hanna F. Dales artikkel i Norsk tidsskrift for ernæring fra 2023: Ernæringsbehandling ved irritabel tarmsyndrom: symptombasert tilnærming (7).
Verktøy
Vi bruker flere objektive markører, som IBS-SSS skjema (8) og et eget-utviklet livskvalitetsskjema, for å sammenligne endring i symptomtrykk og innvirkning på livskvalitet fra start til slutt av behandling. Dette er gode objektive markører for å kvalitetssikre vårt arbeid. Målet er i utgangspunktet minimum 50 % reduksjon i gastrointestinale symptomer.
For å kunne gi individuelle og godt begrunnede råd, er det nødvendig å ha god kunnskap om sammenheng mellom kosthold og symptomer. Kost- og symptomdagboken er derfor vårt viktigste verktøy til å vurdere sammenheng mellom matinntak og symptomer, og å vurdere kostholdsmønsteret. Alle pasienter må fylle ut kost- og symptomdagbok i to uker (figur 2). Dette gir en unik oversikt, og illustrerer helt konkret for behandler og pasient symptomtrykket, matvarevalg, og frekvens av inntaket av enkelte matvarer. Et slikt skjema får frem om pasienten spiser i hovedsak ugunstig (f.eks. lite frukt og grønt, og et høyt innslag av ferdigmat, brus, lettbrus osv.) eller gunstig (i tråd med norske kostråd, middelhavskost, nok frukt og grønt, nok fiber osv.). Ved å ha et større fokus på hele kostholdet, og livsstilsendringer som gir grunnlag for bedre kostvaner og bedre tarmflora, unngår vi potensielt strenge dietter og unødvendige kostrestriksjoner som over tid både oppleves begrensende og dermed ikke etterleves, og kan bidra til potensielle mangeltilstander på sikt.
Fokus på kostkvalitet – kontroll på bakgrunnskosthold er en ny tilnærming til IBS behandling
Vi har tidligere publisert en artikkel i Scandinavian Journal of Nutrition (9) om hvordan mikrobiota påvirkes av kostholdsmønster, og hvorfor vi har gått bort fra en reduksjonistisk tilnærming med kun fokus på enkelte næringsstoff til en mer helhetlig tilnærming der man tar utgangspunkt i hele kostholdet og kostholdsmønster (figur 2). Denne helhetlige tilnærmingen vinner stadig terreng, og er det siste året anbefalt på flere internasjonale konferanser der IBS-behandling har vært et tema (10).
Anbefalt endring i fokus fra enkelte næringsstoffer og strenge eliminasjonsdietter til strategier der helhetlig vurderinger av kosthold og kostkvalitet og er i sentrum. Figur oversatt og lånt fra Dale et al 2023 Diet-microbiota interaction in irritable bowel syndrome: Looking beyond the low-FODMAP approach.

Figur 2: Helhetlig tilnærming med utgangspunkt i hele kosthold
Tverrfaglig teammøter og samarbeid
Det kan ikke understrekes nok viktigheten av et godt fungerende tverrfaglig samarbeid mellom spesialister i nevrogastroenterologi og klinisk ernæringsfysiolog.
Dersom det avdekkes behov for legetime eller annen undersøkelse underveis i prosessen, tar klinisk ernæringsfysiolog kontakt med gastroenterolog.
Samarbeidet ved Lovisenberg Diakonale Sykehus er styrket av vårt «tverrfaglig møte i klinisk nevrogastroenterologi» for kliniske ernæringsfysiologer og gastroenterologer hver 14. dag. På dette møte er det stor takhøyde for å diskutere krevende pasientkasuistikker, nye artikler, ny forskning og der vi enes om hvordan vi skal håndtere konkrete problemstillinger fremover.
Referanser
- Helsebiblioteket/BMJ . Irritabel tarmsyndrom (IBS). [Internett]. Oslo: Helsedirektoratet; oppdatert onsdag 10. august 2022 [hentet onsdag 14. august 2024]. Tilgjengelig fra: https://www.helsenorge.no/sykdom/mage-og-tarm/irritabel-tarm/
- Mujagic Z, Brouns J, Keszthelyi D and Muris JWM. Mistakes in dietary management of IBS and how to avoid them. UEG Education;2022. 22: 1–4.
- Nybacka S, Törnblom H, Josefsson A, Hreinsson JP, Böhn L, Frändemark Å, Weznaver C, Störsrud S, Simrén M. A low FODMAP diet plus traditional dietary advice versus a low-carbohydrate diet versus pharmacological treatment in irritable bowel syndrome (CARIBS): a single-centre, single-blind, randomised controlled trial. Lancet Gastroenterol Hepatol. 2024 Jun;9(6):507-520..
- National Instutute for Health and Care Excellence (NICE), Irritable bowel syndrome in adults: diagnosis and management Clinical guideline ; 2008. nice.org.uk/guidance/cg61
- Magge S, Lembo A. Low-FODMAP Diet for Treatment of Irritable Bowel Syndrome. Gastroenterol Hepatol (N Y). 2012 Nov;8(11):739-45..
- Ryan D, Pelly F, Purcell E. The activities of a dietitian-led gastroenterology clinic using extended scope of practice. BMC Health Serv Res;2016. Oct 21;16(1):604.
- Dale H, Ernæringsbehandling ved irritabel tarmsyndrom: symptombasert tilnærming, Norsk tidskrift for ernæring, Universitetsforlaget; 2023 Volum 21, nr. 3-2023, s. 46–50; ISSN online: 2703-9609; DOI: https://doi.org/10.18261/ntfe.21.3.11
- Francis, C. Y., J. Morris, et al. «The irritable bowel severity scoring system: a simple method of monitoring irritable bowel syndrome and its progress.» Aliment Pharmacol Ther 1997.11(2): 395-402
- Hanna Fjeldheim Dale, Sissi Christiane Stove Lorentzen, Tonje Mellin Olsen & Jørgen Valeur (2023): Diet-microbiota interaction in irritable bowel syndrome: looking beyond the low-FODMAP approach, Scandinavian Journal of Gastroenterology;2023. DOI: 10.1080/00365521.2023.2228955
- Kevin Wheelan (Kings College, UK): Debate «A dietitian is essential in delivering a therapeutic diet”. Gastrodiet 2023: Evolution and Revolution. Monash University, Prato Centre, 19-20 October, Prato Italy