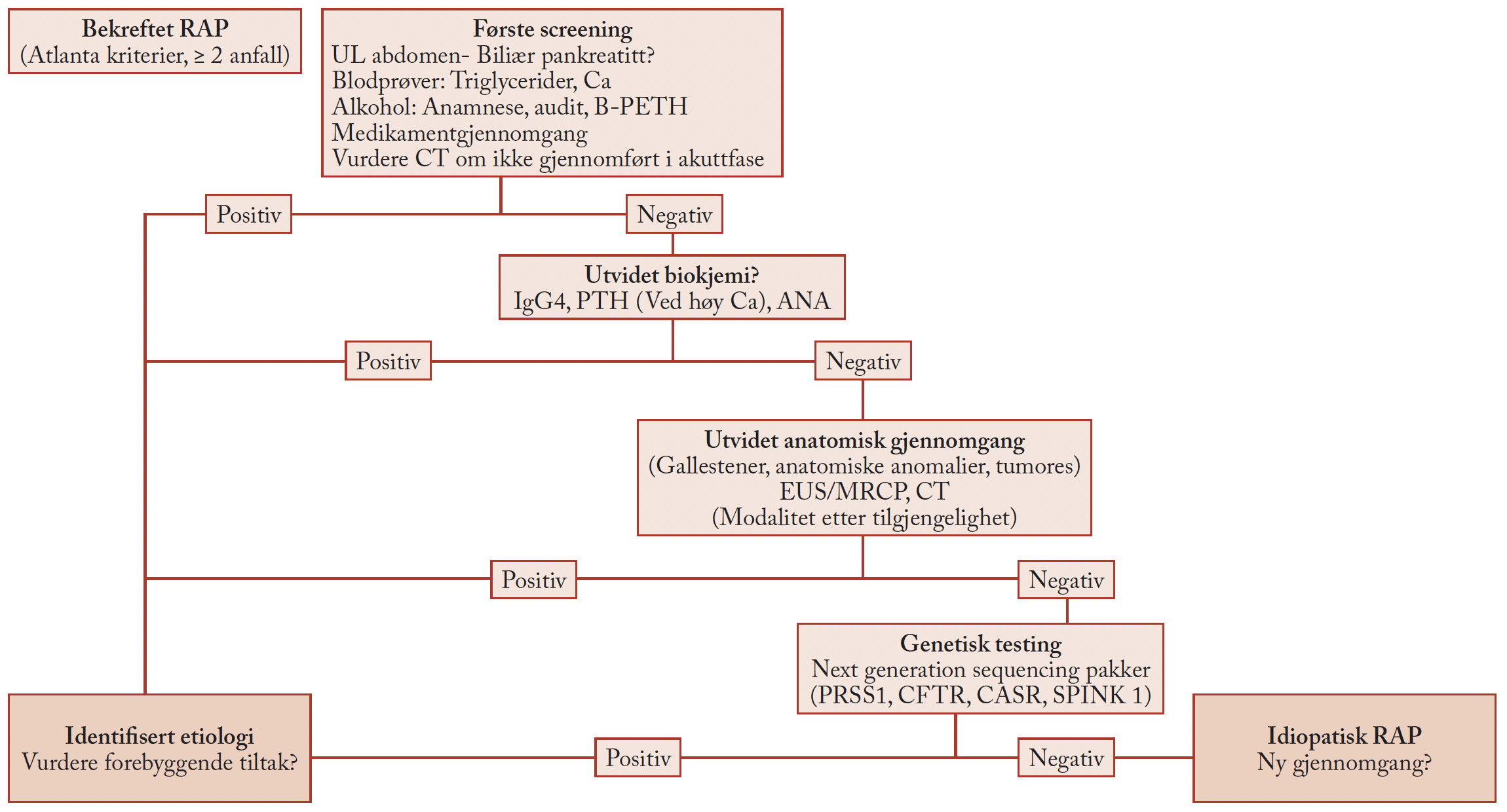
– og dens mulige behandling med havregrynsgrøt og kanel.
Av Arnold Berstad og Jørgen Valeur, Unger-Vetlesens institutt, Lovisenberg Diakonale Sykehus, Oslo
At «tarmbakteriene kan gjøre oss fete» var en overraskende nyhet for få år siden (1). Nå er mikrobefremkalt fedme («MikrObesitas») en alminnelig akseptert mulighet, og det er på høy tid å utnytte denne kunnskapen til å tenke nytt om behandlingen av fedme og metabolsk syndrom.
Nye teorier for fedmepatogenese
En spesifikk «fedmeflora» har man enda ikke greid å definere, men man mener at overvektige har relativt mye av tarmbakteriene Firmicutes i forhold til Bacteriodetes, og at translokasjon av toksinet lipopolysakkarid (LPS) fra tarmens bakterier til blodet kan være en viktig faktor i fedmepatogenesen. Fredrik Bäckhed, en yngre svensk kollega som nå leder et større forskningsprosjekt på fedme, publiserte i 2004 en artikkel der det ble vist at bakteriefrie mus hadde 40 % mindre fettmasse i forhold til konvensjonelle mus, på tross av at de bakteriefrie musene spiste 30 % mer (2). Etter at disse musene fikk tilført normale tarmbakterier, økte vekten med 60 % på tross av at de spiste mindre. Videre ble det vist at denne tendensen til fedme kunne transplanteres ved å overføre avføring fra fete mus til en slank musestamme.
Pasienter med sykelig overvekt er karakterisert ved økt LPS i blodet (endotoksemi), samt insulinresistens, lipidforstyrrelser, hypertensjon, hyperfagi og kronisk betennelse, spesielt i tarmnært fett. Intestinal autointoksikasjon er en gammel hypotese som lenge har vært lagt død. At fedme kan skyldes translokert LPS fra tarmen til blodet, viser at den nevnte hypotesen fortsatt er en aktuell sykdomsmekanisme (3). Ingrid Spilde, journalist i forskning.no, skrev en popularisert versjon av vår artikkel og kalte autointoksikasjon for «forgiftning innenfra» (http://www.forskning.no/artikler/2011/november/305901). Hennes artikkel ble den mest leste artikkelen på forskning.no i 2011, og kanskje noensinne (http://www.forskning.no/artikler/2011/desember/308626).
LPS er en ekstremt toksisk del av den ytre membranen av gramnegative bakterier. Små mengder LPS finnes normalt i blodet og har trolig fysiologisk effekt. Det er en sterk immunologisk stimulus og aktiverer medfødt (innate) immunrespons via «toll-like receptor 4» (TLR4) og CD 14 (koreseptor). Større mengder LPS i blodet er livsfarlig og en viktig patogenetisk faktor ved septisk sjokk. Gruppen til Nathalie Delzenne i Belgia har vist at fedme er relatert til lavgradig endotoksemi (4) og, i dyrestudier, at slik metabolsk endotoksemi kan behandles med antibiotika (5). At dette er relevant også hos mennesker er nylig vist ved at man har gitt LPS intravenøst til friske forsøkspersoner, som straks utviklet (reversibel) insulinresistens og betennelse i fettvevsbiopsier (6). At LPS øker TNF og kanskje dermed insulinresistens er tenkelig (7), men at graden av endotoksemi er korrelert til energi-inntak og at endotoksemi kan være en primær faktor ved fedme er overraskende (8). Det er flere teorier om virkningsmekanismene (hyperfagi, økt utnytting av fôret, direkte effekt av LPS eller av toksiske metabolitter) (9). At makrofager har TLR4-reseptorer er kjent, men at også adipocytter uttrykker denne reseptoren – og dermed aktiveres av LPS – er nytt. Man mener faktisk at makrofager og adipocytter er beslektede celler, utviklet fra samme stamcelle (10). Våre belgiske favorittforfattere mener at effekten av bariatrisk kirurgi i vesentlig grad kan tilskrives endringer i floraen på grunn av kirurgien (11). At insulinresistensen bedres ganske umiddelbart etter operasjonen skyldes ikke vekttapet, men at endringen av anatomien dramatisk endrer floraen. En helt ny artikkel i Gastroenterology slår fast at fettrik kost er assosiert med endotoksemi som kommer fra tarmen (12), og det er nylig vist at insulinresistens kan behandles med fekal transplantasjon (13).
Også fettlever, både alkoholisk (14) og ikke-alkoholisk (15), tilskrives nå LPS-endotoksemi. LPS gir dessuten sykdomsfølelse (muligens via afferente vagus) og noen mener at LPS er relatert til kronisk tretthetssyndrom (16), kanskje ikke direkte, men indirekte via immunologiske effekter av toksinet (17).
Når LPS lekker fra tarmen til blodet, tenker man seg at det kan skyldes defekt slimhinnebarriere. Men våre kliniske metoder for å måle tarmlekkasje er dårlige. Først når lekkasjen er så uttalt at den kan måles med for eksempel 51CrEDTA, er våre data ganske sikre – og da ser vi at lekkasjen er korrelert til kalprotektin-konsentrasjonen i avføring (18). Spørsmålet er da hva som kommer først: Inflammasjonen eller lekkasjen? Eksperimentelle studier kan tyde på at inflammasjon faktisk er det primære. Men lekk tarm er ikke kun et resultat av skade eller kronisk betennelse. Nyere studier viser at endogene cannabinoider faktisk kan styre graden av lekkasje ved å åpne og lukke ”tight junctions” og på den måten representere en viktig fysiologisk mekanisme for regulering av energibalansen (19). I alle fall er det en interessant tanke at fedme kanskje kan behandles ved å «tette slimhinnen».

Figur 1. Tarmfloraen kan spille en viktig rolle i patogenesen ved fedme. Illustrasjon: Jørgen Valeur.
Effekt av havregrynsgrøt
Havreslim har vært brukt i generasjoner til behandling av diarétilstander både hos dyr og mennesker, men virkningsmekanismen er lite kjent. To rottestudier tyder på at havre styrker slimhinnebarrieren (20;21), men vi finner ingen humane studier som viser dette.
Kostfiber er karbohydrater som enten ikke er vannløselige, som for eksempel hvetekli, eller som er vannløselige, som for eksempel betaglukan i havre og bygg. Visse sopparter og tang inneholder også mye betaglukan. Fiber er, enten den er vannløselig eller ikke, ufordøyelig for mennesker. Men tarmbakteriene kan bryte ned vannløselig fiber ved anaerob gjæring (fermentering) til gass (CO2, hydrogen og metan) og kortkjedede fettsyrer (acetat, propionat og butyrat) som raskt absorberes til nytte for verten. Et par hundre kilokalorier «berges» daglig ved slik «colonic salvage».
Betaglukan har seig konsistens og forsinker ventrikkeltømmingen og tarmpassasjen og kan på den måten bidra til økt metthet, lavere blodsukkerstigning og mindre løs avføring. De kortkjedede fettsyrene tetter umiddelbart slimhinnebarrieren (22), men om de også gir metthet, er det ikke enighet om (23).
Det finnes en rekke betaglukaner. De er alle polysakkarider av glukose, men interne bindinger og forgreninger kan variere. Betaglukan har flere interessante effekter (se tabell 1). Om effekten er forskjellig for de forskjellige glukanene er ikke kjent. Betaglukan stimulerer medfødt immunitet via en spesiell type «pattern recognition receptors» (PRR) som gjenkjenner karbohydrat (lektinreseptorer). Den immunstimulerende effekten er grunnen til at japanere bruker betaglukan som adjuvant kreftmedisin. Og tre kliniske studier viser at preoperativ administrasjon av betaglukan intravenøst reduserer infeksiøse komplikasjoner, forkorter liggetid i sykehus og bedrer overlevelse (22). Betaglukan reduserer også blodtrykket, insulinresistensen, kolesterolnivået og vekt – uten bivirkninger. Alt dette er ikke like sikkert vist, men den kolesterolsenkende effekten av havre er faktisk akseptert av FDA og tilsvarende organer i både Canada og Europa (24).
Industrielt fremstilt betaglukan fra soppen Saccharomyces cerevisiae («baker’s yeast») brukes nå i økende grad profylaktisk i veterinærmedisin og i fiskeoppdrett. Oral tilførsel av betaglukan (MacroGard) stimulerer produksjonen av sekretoriske immunglobuliner (IgA og IgM) og både dyr og fisk holder seg friskere og øker raskere i vekt. Det finnes et norsk betaglukanprodukt (NBG 27-4) utviklet i Tromsø for humant bruk. I motsetning til fisk og husdyr, tror vi at våre pasienter vil gå ned i vekt når de får betaglukan. Grunnen er at betaglukan vil redusere autointoksikasjonen og dermed betennelsen i fettvevet og det høye insulinnivået, som ifølge vår hypotese er drivkraften bak hunger og sykelig overvekt (se nedenfor om kanel).
Peptid YY (PYY) er et peptidhormon som produseres i enteroendokrine celler (L-celler) i ileum og colon. Ved fermentering av betaglukan til kortkjedede fettsyrer, stimuleres PYY via «free fatty acid receptor 2» (FFA2), som er kolokalisert med PYY i L-cellene. PYY øker etter bariatriske shuntoperasjoner, og er ett av peptidhormonene som bremser inntaket av mat via «ileal break» mekanismen.
Epidemiologisk er det en klar invers sammenheng mellom fiberinntak og vekt (25), og i akuttforsøk gir havre økt PYY og metthet (26). I kliniske forsøk der havre inngår i ad libitum diett, har man imidlertid ikke greid å vise sikker vektreduserende effekt av havre (27).
Kanel
Det kan være et poeng at det brukes rikelig med kanel på grøten. Kanel har nemlig insulinliknende effekt og reduserer insulinresistensen og dermed konsentrasjonen av endogent insulin i blodet (28). Høyt insulinnivå i blodet gir tendens til vektøkning. Det ser man tydelig ved insulinom, der de fleste pasientene utvikler fedme. Hyperinsulinemi kan altså være en primær faktor i fedmepatogenesen.
Konklusjon
Vi mener at det er gode grunner til å forske videre på den mulige slankende effekten av havregrynsgrøt, spesielt hos de med sykelig overvekt. Det er en billig og ufarlig behandling. I tillegg til mulig slankende effekt, har det høye betaglukaninnholdet i havre en rekke andre kvaliteter som også kan bedre helsa.
Referance list
- Rønnevik A, Valeur J, Berstad A. Kan bakteriene gjøre oss fete? Norsk Tidsskrift for Ernæring 2010;(3):12–7.
- Backhed F, Ding H, Wang T et al. The gut microbiota as an environmental factor that regulates fat storage. Proc Natl Acad Sci U S A 2004;101(44):15718–23.
- Valeur J, Berstad A, Midtvedt T. [Intestinal auto-intoxication–still a current disease mechanism?]. Tidsskr Nor Laegeforen 2011;131(19):1875–6.
- Cani PD, Hoste S, Guiot Y et al. Dietary non-digestible carbohydrates promote L-cell differentiation in the proximal colon of rats. Br J Nutr 2007;98(1):32–7.
- Cani PD, Bibiloni R, Knauf C et al. Changes in gut microbiota control metabolic endotoxemia-induced inflammation in high-fat diet-induced obesity and diabetes in mice. Diabetes 2008;57(6):1470–81.
- Mehta NN, McGillicuddy FC, Anderson PD et al. Experimental endotoxemia induces adipose inflammation and insulin resistance in humans. Diabetes 2010;59(1):172–81.
- Hotamisligil GS, Peraldi P, Budavari A et al. IRS-1-mediated inhibition of insulin receptor tyrosine kinase activity in TNF-alpha- and obesity-induced insulin resistance. Science 1996;271(5249):665–8.
- Amar J, Burcelin R, Ruidavets JB et al. Energy intake is associated with endotoxemia in apparently healthy men. Am J Clin Nutr 2008;87(5):1219–23.
- Carvalho FA, Aitken JD, Vijay-Kumar M et al. Toll-like receptor-gut microbiota interactions: perturb at your own risk! Annu Rev Physiol 2012;74:177–98.
- Margioris AN. Fatty acids and postprandial inflammation. Curr Opin Clin Nutr Metab Care 2009;12(2):129–37.
- Cani PD, Delzenne NM. Benefits of bariatric surgery: an issue of microbial-host metabolism interactions? Gut 2011;60(9):1166–7.
- Pendyala S, Walker JM, Holt PR. A high-fat diet is associated with endotoxemia that originates from the gut. Gastroenterology 2012;142(5):1100–1.
- Vrieze A, van NE, Holleman F et al. Transfer of Intestinal Microbiota From Lean Donors Increases Insulin Sensitivity in Individuals With Metabolic Syndrome. Gastroenterology 2012.
- Szabo G, Bala S. Alcoholic liver disease and the gut-liver axis. World J Gastroenterol 2010;16(11):1321–9.
- Thuy S, Ladurner R, Volynets V et al. Nonalcoholic fatty liver disease in humans is associated with increased plasma endotoxin and plasminogen activator inhibitor 1 concentrations and with fructose intake. J Nutr 2008;138(8):1452–5.
- Hosoi T, Okuma Y, Matsuda T et al. Novel pathway for LPS-induced afferent vagus nerve activation: possible role of nodose ganglion. Auton Neurosci 2005;120(1-2):104–7.
- Maes M, Mihaylova I, Leunis JC. Increased serum IgA and IgM against LPS of enterobacteria in chronic fatigue syndrome (CFS): indication for the involvement of gram-negative enterobacteria in the etiology of CFS and for the presence of an increased gut-intestinal permeability. J Affect Disord 2007;99(1-3):237–40.
- Berstad A, Arslan G, Folvik G. Relationship between intestinal permeability and calprotectin concentration in gut lavage fluid. Scand J Gastroenterol 2000;35(1):64–9.
- Cluny NL, Reimer RA, Sharkey KA. Cannabinoid signalling regulates inflammation and energy balance: the importance of the brain-gut axis. Brain Behav Immun 2012;26(5):691–8.
- Keshavarzian A, Choudhary S, Holmes EW et al. Preventing gut leakiness by oats supplementation ameliorates alcohol-induced liver damage in rats. J Pharmacol Exp Ther 2001;299(2):442–8.
- Mao Y, Nobaek S, Kasravi B et al. The effects of Lactobacillus strains and oat fiber on methotrexate-induced enterocolitis in rats. Gastroenterology 1996;111(2):334–44.
- Suzuki T, Yoshida S, Hara H. Physiological concentrations of short-chain fatty acids immediately suppress colonic epithelial permeability. Br J Nutr 2008;100(2):297–305.
- Darzi J, Frost GS, Robertson MD. Do SCFA have a role in appetite regulation? Proc Nutr Soc 2011;70(1):119–28.
- El KD, Cuda C, Luhovyy BL et al. Beta glucan: health benefits in obesity and metabolic syndrome. J Nutr Metab 2012;2012:851362.
- Howarth NC, Saltzman E, Roberts SB. Dietary fiber and weight regulation. Nutr Rev 2001;59(5):129–39.
- Beck EJ, Tapsell LC, Batterham MJ et al. Increases in peptide Y-Y levels following oat beta-glucan ingestion are dose-dependent in overweight adults. Nutr Res 2009;29(10):705–9.
- Beck EJ, Tapsell LC, Batterham MJ et al. Oat beta-glucan supplementation does not enhance the effectiveness of an energy-restricted diet in overweight women. Br J Nutr 2010;103(8):1212–22.
- Akilen R, Tsiami A, Devendra D et al. Cinnamon in glycaemic control: Systematic review and meta analysis. Clin Nutr 2012;31(5):609–15.