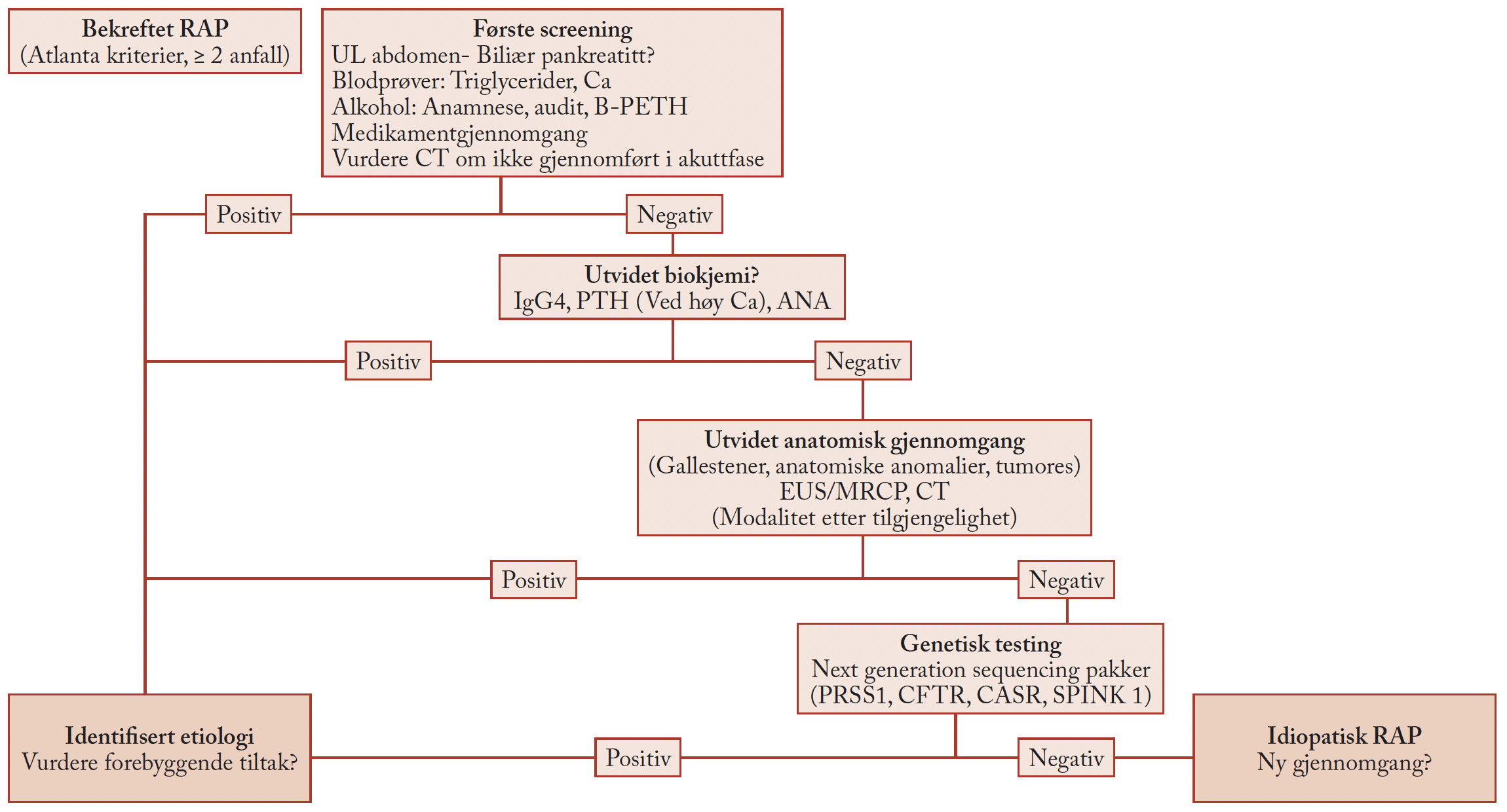
Nyttig undersøkelse ved irritabel tarm-syndrom?
Av Jørgen Valeur og Arnold Berstad, Unger-Vetlesens institutt, Lovisenberg Diakonale Sykehus, Oslo
Tarmfloraen kan spille en viktig rolle i patogenesen ved funksjonelle gastrointestinale lidelser (1). Ved irritabel tarm-syndrom (IBS), for eksempel, reproduseres symptomene straks etter fôring av mikrobene. Provokasjon med laktulose, et ufordøyelig karbohydrat som brytes ned av tarmfloraen, kan derfor være en nyttig undersøkelse hos pasienter med IBS – både ved den kliniske vurderingen og ved eksperimentelle studier av tilstanden.
Bakgrunn
IBS beskrives ofte som forstyrrelse av tykktarmens funksjon. Fermentering («gjæring») – mikrobiell nedbrytning av mat som verten ikke klarer å fordøye selv – er tykktarmens hovedfunksjon (2). Tarmfloraen sørger for at energien i tungt fordøyelige næringsemner ikke går fullstendig tapt for verten. Til gjengjeld tilbys mikrobene kost og losji i femstjernersklassen («Hotel Colon» er faktisk et ikke helt uvanlig hotellnavn, se figur 1).
Mikrobene lever stort sett av karbohydrater som passerer tynntarmen uten å bli absorbert. Denne «fysiologiske malabsorpsjonen» tåles vanligvis godt av friske, men kan skape problemer hos pasienter med IBS. På begynnelsen av 1900-tallet ble begrepet «gjæringsdyspepsi» brukt for å beskrive dette fenomenet (3). I nyere tid har IBS-pasientenes karbohydratintoleranse fått stor internasjonal oppmerksomhet etter at det såkalte FODMAP-konseptet ble innført av Shepherd & Gibson (4). FODMAP (Fermentable Oligo-, Di- and Monosaccharides And Polyols) er en gruppe tungt fordøyelige, men fermenterbare karbohydrater som i særlig grad forverrer symptomene ved IBS (5). Begrepet er dessverre vanskelig å oversette til godt norsk, men prinsippet om å redusere inntaket av FODMAP-rike matvarer ved IBS er allerede tatt inn i nasjonale kostanbefalinger (6). Ved Lovisenberg Diakonale Sykehus tester vi pasientens toleranse for fermentering før slik omlegging av kosten anbefales. Vi bruker da en modellsubstans for FODMAP-gruppen for å stimulere fermentering: Laktulose.
Laktulose
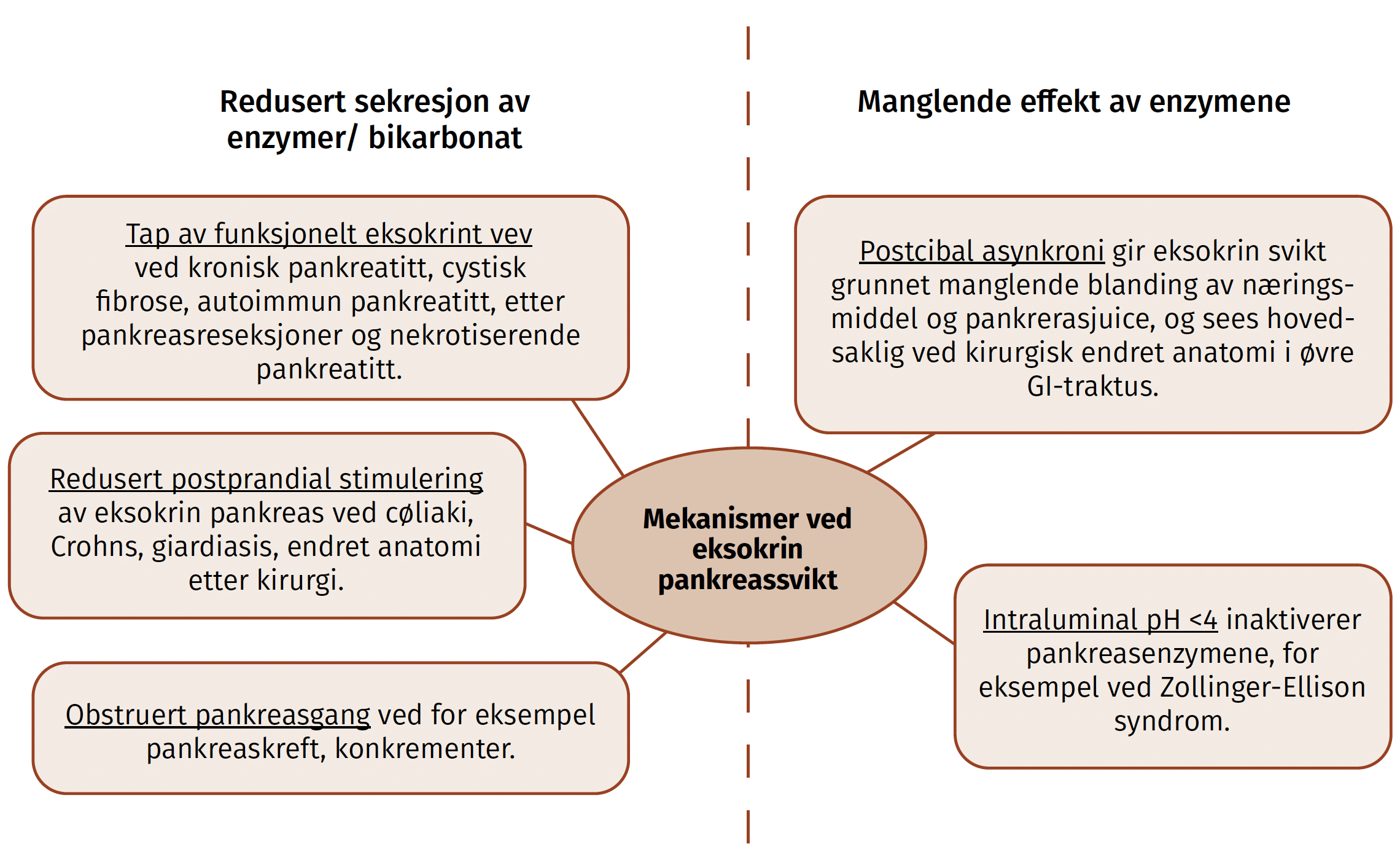
Laktulose er et kunstig fremstilt disakkarid, med fruktose og galaktose som monomerer (figur 2).
Peroral tilførsel av laktulose har mange indikasjoner i gastroenterologien (7), og brukes ikke minst som behandling mot forstoppelse. Kun spormengder absorberes i tynntarmen, og denne andelen kan brukes til å beregne intestinal permeabilitet (8). I colon fermenteres laktulose til gasser (karbondioksid, hydrogen og metan) og småmolekylære organiske syrer (kortkjedede fettsyrer og melkesyre). En stor andel av gassen absorberes og skilles ut i ekspirasjonsluften, hvor den kan måles ved hjelp av pusteprøver (9). Syrene senker pH i tarmlumen og fører blant annet til at NH3 protoneres til NH4+, et prinsipp som hevdes å være viktig i behandlingen av leverencephalopati, selv om effekten er tvilsom (10).
Laktuloseprovokasjon ved IBS: Nytte som klinisk test
Hensikten med laktuloseprovokasjon i klinisk sammenheng er å undersøke om pasienten har nedsatt toleranse for fermentering. Siden karbohydratmalabsorpsjon er et fysiologisk fenomen (forekommer i like stor grad hos IBS-pasienter som friske forsøkspersoner), har det lite for seg å bestemme absorpsjonsterskelen til de individuelle karbohydratene som inngår i FODMAP-gruppen (11). Et annet poeng er at symptomene ved karbohydratmalabsorpsjon ikke skyldes malabsorpsjonen som sådan, men forhold knyttet til fermenteringen av de malabsorberte karbohydratene (12). Siden laktulose malabsorberes fullstendig, trenger man ikke å ta hensyn til individuelle forskjeller i absorpsjonsevne, og man oppnår samme måldose i colon hos alle. Vi registrerer symptomer før og etter inntak av laktulose ved bruk av standardiserte skåringsskjema, og har vist at 10 g laktulose oppløst i 120 ml vann skiller godt mellom pasienter og friske forsøkspersoner (13; 14). Vi har videre vist at laktuloseprovokasjon reproduserer pasientenes hverdagsplager og at dette ikke er en noceboeffekt (13). Vi mener derfor at testen gir verdifull informasjon om pasientens tilstand, og opplever i tillegg at undersøkelsen danner et godt grunnlag for å informere pasienten om tykktarmens funksjon.
Laktuloseprovokasjon ved IBS: Nytte som eksperimentell modell
En rekke undersøkelser tyder på at sammensetningen av tarmfloraen er ulik hos IBS-pasienter og friske, selv om forskjellene så langt ikke er konsistente (15). Fra et patofysiologisk perspektiv er det imidlertid mer interessant å vite hva mikrobene gjør enn hvem de er. At laktuloseprovokasjon reproduserer hverdagsplagene til pasienter med IBS, både kvalitativt og kvantitativt (13), er i så måte en viktig observasjon. Det viser at symptomene er relatert til tarmfloraens hovedfunksjon, nemlig fermentering. Symptomene som oppstår etter laktuloseinntak skyldes neppe bakteriell overvekst i tynntarmen (16), og har mest sannsynlig opphav i tykktarmen (17). Vi er nå i gang med et prosjekt der vi undersøker betydningen av ulike mikrobielle metabolitter for symptomer etter inntak av laktulose.
Konklusjon
Laktuloseprovokasjon er en nyttig undersøkelse ved IBS. I klinisk sammenheng har undersøkelsen behandlingsmessige konsekvenser, idet pasienter med nedsatt toleranse for fermentering kan ha nytte av FODMAP-reduksjon. I forskningsmessig sammenheng fremstår undersøkelsen som et viktig verktøy for å studere patofysiologien ved IBS.
Referanser:
- Simrén M, Barbara G, Flint HJ et al. Intestinal microbiota in functional bowel disorders: a Rome foundation report. Gut 2012; E-published July 10.
- Valeur J, Berstad A. Hvorfor har vi tykktarm? Tidsskr Nor Legeforen 2008; 128: 1298–300.
- Schmidt A, Strasburger J. Ueber die intestinale Gährungsdyspepsie der Erwachsenen (Insufficienz der Stärkeverdauung). Deutsch Arch Klin Med 1901; LXIX: 570–605.
- Gibson PR, Shepherd SJ. Evidence-based dietary management of functional gastrointestinal symptoms: The FODMAP approach. J Gastroenterol Hepatol 2010; 25: 252–8.
- Shepherd SJ, Parker FC, Muir JG et al. Dietary triggers in patients with irritable bowel syndrome: randomized placebo-controlled evidence. Clin Gastroenterol Hepatol 2008; 6: 765–71.
- Kosthåndboken. Veileder i ernæringsarbeid i helse- og omsorgstjenesten. Oslo: Helsedirektoratet, 2012.
- Huchzermeyer H, Schumann C. Lactulose – a multifaceted substance. Z Gastroenterol 1997; 35: 945–55.
- Mishra A, Makharia GK. Techniques of functional and motility test: how to perform and interpret intestinal permeability. J Neurogastroenterol Motil 2012; 18: 443–7.
- Simrén M, Stotzer PO. Use and abuse of hydrogen breath tests. Gut 2006; 55: 297–303.
- Ytrebø LM. Forstyrrelser i ammoniakkmetabolismen ved leversvikt. Tidsskr Nor Legeforen 2007; 127: 1514–7.
- Barrett JS, Gibson PR. Clinical ramifications of malabsorption of fructose and other short-chain carbohydrates. Practical Gastroenterology 2007; XXXI: 51–65.
- He T, Priebe MG, Harmsen HJ et al. Colonic fermentation may play a role in lactose intolerance in humans. J Nutr 2006; 136: 58–63.
- Valeur J, Morken MH, Norin E et al. Carbohydrate intolerance in patients with self-reported food hypersensitivity: comparison of lactulose and glucose. Scand J Gastroenterol 2009; 44: 1416–23.
- Morken MH, Nysaeter G, Strand EA et al. Lactulose breath test results in patients with persistent abdominal symptoms following Giardia lamblia infection. Scand J Gastroenterol 2008; 43: 141–5.
- Salonen A, de Vos WM, Palva A. Gastrointestinal microbiota in irritable bowel syndrome: present state and perspectives. Microbiology 2010; 156: 3205–15.
- Yu D, Cheeseman F, Vanner S. Combined oro-caecal scintigraphy and lactulose hydrogen breath testing demonstrate that breath testing detects oro-caecal transit, not small intestinal bacterial overgrowth in patients with IBS. Gut 2011; 60: 334–40.
- Jouët P, Sabaté JM, Coffin B et al. Sugar intolerance: origin and mechanisms of symptoms. Dig Dis Sci 2002; 47: 886–93.