Tekst: Ingrid Prytz Berset, Jørgen Jahnsen og Bjørn Moum. NGF’s interessegruppe for inflammatorisk tarmsykdom
Siden slutten av 1990-årene er det utviklet flere nye immunhemmende legemidler som selektivt hemmer aktiverte cytokiner og lymfocytter ved autoimmune sykdommer. Foreløpig er to slike legemidler godkjent for behandling av inflammatorisk tarmsykdom i Norge, infliximab (Remicade®) og adalimumab (Humira®), som begge virker ved å hemme tumornekrosefaktor-α (TNF-α). Disse legemidlene er de siste årene tatt stadig mer i bruk ved behandling av pasienter med inflammatorisk tarmsykdom (ulcerøs kolitt og Crohns sykdom) som er refraktær til behandling med 5-aminosalisylsyre-forbindelser og konvensjonelle immunhemmende legemidler (kortikosteroider, azatioprin, merkaptopurin og metotreksat (1). Vi har ennå ikke full oversikt over mulige langtidsbivirkninger av TNF-α-hemmere. Det er derfor viktig med god oppfølging av pasienter som får denne type behandling. Indikasjon og behandlingseffekt må vurderes nøye.
Mange pasienter vil være avhengige av årelang behandling med TNF-α-hemmere. Samtidig bruk av flere legemidler som hemmer immunforsvaret vil ofte være nødvendig. Dette kan gi økt effekt (2) og redusere dannelse av antistoffer mot TNF-α-hemmeren (3). Imidlertid kan behandling med to eller flere immunhemmende medikamenter samtidig medføre økt risiko for infeksjoner (4,5,6,7) og mulig malignitetsutvikling (8,9,10).
Ved langtidsbehandling med TNF-α-hemmere og andre immunhemmende legemidler mener vi det er viktig å ha en felles strategi for monitorering av effekt og bivirkninger. Vi har i det følgende forsøkt å sammenfatte ulike forhold som bør tas hensyn til før og under TNF-α-hemmerbehandling. Disse anbefalingene er utarbeidet for å sikre riktig bruk av TNF-α-hemmere ved inflammatorisk tarmsykdom ut fra dagens kunnskap og er i overensstemmelse med både europeiske retningslinjer (https://www.ecco-ibd.eu/publications/guidelines) (29.09.2010) (4,5) og Helsedirektoratets ”Nasjonale retningslinjer for bruk av TNFα-hemmere og andre biologiske betennelsesdempende legemidler innen revmatologi, gastroenterologi og dermatologi” Revidert utgave februar 2010 (http://www.shdir.no/publikasjoner/retningslinjer) (29.09.10) (1)
Utredning før oppstart av TNF-α-hemmer
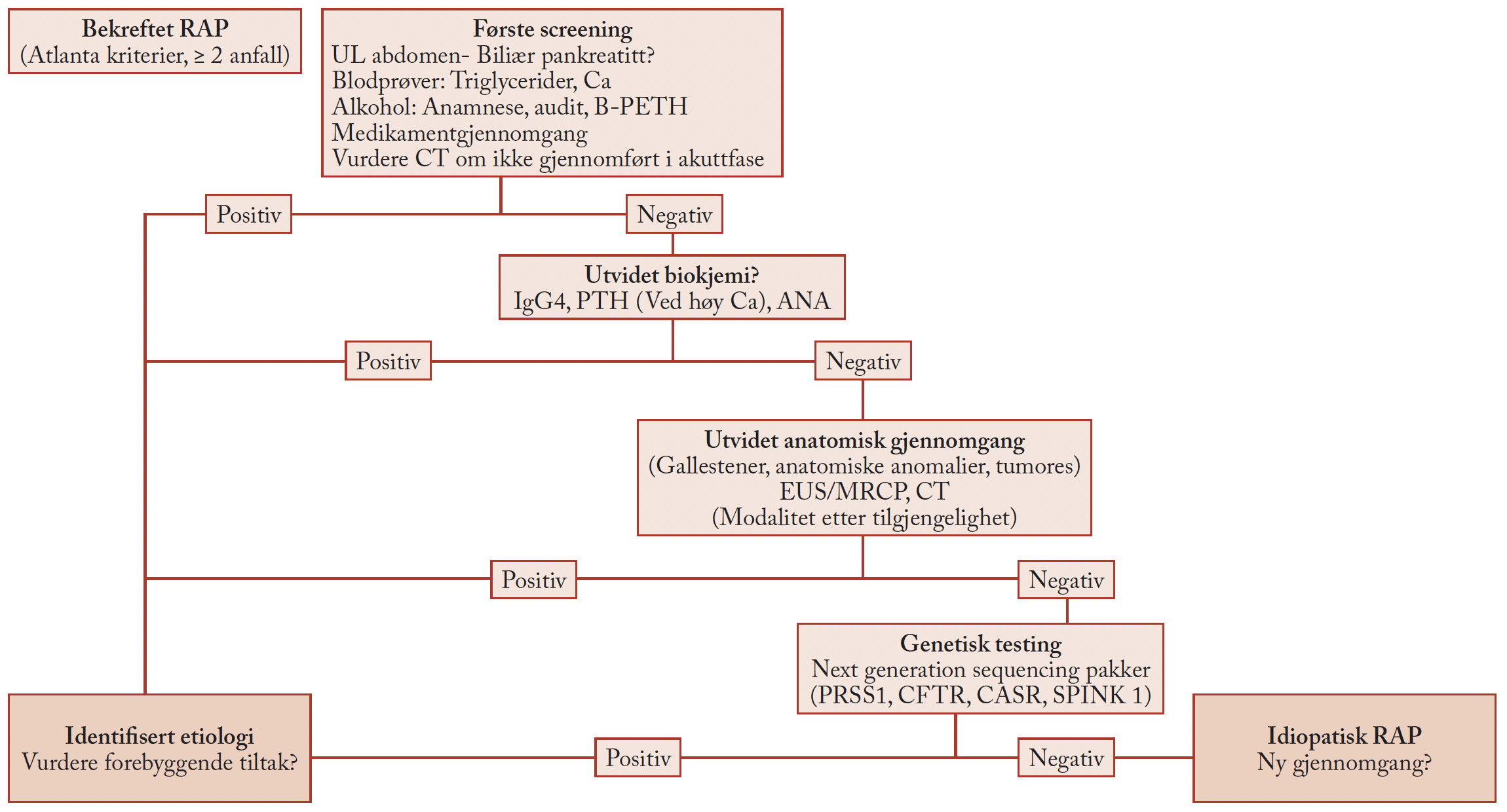
1. Kartlegging av den inflammatoriske tarmsykdommen
Det er viktig å kartlegge sykehistorie og tarmsykdommens alvorlighetsgrad hos den aktuelle pasient: Varighet av sykdom, sykdommens utbredelse og lokalisasjon, ekstraintestinale manifestasjoner, samt tidligere kirurgisk og medikamentell behandling. Koloskopi og dyrkning av avføring bør gjøres før oppstart av biologisk behandling for å bekrefte inflammatorisk aktivitet og for å utelukke at forverring av sykdommen skyldes tarminfeksjoner som clostridium difficile-enterokolitt eller cytomegalovirus (CMV)-infeksjon. Supplerende bildediagnostiske undersøkelser (magnetisk resonnansundersøkelse, ultralyd, computertomografi, kapselendoskopi) er spesielt aktuelt ved tynntarmsaffeksjon og ved mistanke om komplisert sykdom med fistler, abcesser og/eller strikturer. I tillegg til bildediagnostikk finnes flere godt validerte noninvasive metoder for å kartlegge sykdomsstatus. Bestemmelse av kalprotektin i avføringen er et godt mål for inflammatorisk aktivitet i gastro-intestinaltraktus, og testen er velegnet ved oppfølging av pasienter med inflammatorisk tarmsykdom. Man kan også ha nytte av enkle sykdomsaktivitetsindekser brukt i kliniske studier, som Harvey Bradshaw Index for pasienter med Crohns sykdom og Simple Ulcerative Colitis Disease Activity Index eller Mayo score for pasienter med ulcerøs kolitt. Blodprøver og avføringsprøver kan gi tilleggsinformasjon om sykdomsaktivitet og komplikasjoner. Det kan være til hjelp å bruke et standardisert oppstartsskjema (Tabell 1). Før start av TNF-α-hemmerbehandling må pasienten informeres om behandlingens virkningsmekanisme og mulige bivirkninger. Minst to gastroenterologer skal være enige om indikasjon for TNF-α-hemmerbehandling(1).
2. Infeksjoner, immuniseringsstatus og vaksiner
Tuberkulose (11,18) Latent tuberkulose (TBC) må utelukkes med målrettet anamnese, røntgen toraks og Mantoux-test eller Quantiferon i serum. (17). Folkehelseinstituttet har utarbeidet egne retningslinjer for behandling med TNF-α- hemmere og risiko for tuberkulose (http://www.fhi.no/dav/cd5c26cc6d.pdf) (29.09.2010) (11).
Andre aktuelle infeksjoner og vaksiner (2,5,6,7). Før man starter behandling med TNF-α-hemmer, skal alle tidligere og aktuelle infeksjoner kartlegges ved sykehistorie og klinisk undersøkelse. Dårlig sanerte tenner må behandles av tannlege da dette kan være utgangspunkt for alvorlige infeksjoner (2). Immunstatus for varicella, hepatitt B og HIV skal undersøkes. Pasienter som er varicella zoster-virus IgG-negative, bør vaksineres mot vannkopper minst 3 uker før oppstart av TNF-α hemmer dersom dette ikke medfører unødig utsettelse av behandlingen. Pneumokokkvaksine bør gis til alle som får immunhemmende behandling, med revaksinering etter 5 år hvis pneumokokk-IgG er negativ. Pasienter som er HBc-antistoffnegative bør få tilbud om hepatitt B-vaksine. I tillegg bør revaksinering mot tetanus/difteri/polio og kikhoste tilbys hvis det er mer enn 10 år siden siste dose. Under behandling med TNF-α-hemmer anbefales årlig vaksine mot sesonginfluensa. Ved reise til land med endemiske sykdommer bør aktuelt vaksineprogram diskuteres med infeksjonsmedisiner. Levende vaksiner som varicella, meslinger-kusma-røde hunder (MMR), oral polio, tyfoidfeber og gulfeber skal ikke gis under behandling med TNF-α-hemmer.
3. Svangerskap
Hos gravide kvinner med inflammatorisk tarmsykdom og høy risiko for sykdomsforverring bør man fortsette TNF-α-hemmerbehandlingen i de to første trimester av svangerskapet. Det anbefales å ta en pause i tredje trimester, fordi TNF-α-hemmerne da passerer over placenta. (1,4,20,21).
4. Malignitet
Det er foreløpig uavklart om behandling med biologiske legemidler gir økt risiko for kreftsykdom. Ved konstatert malign sykdom skal pasienten være ferdigbehandlet og residivfri før oppstart av slik behandling. Dersom det er tvil om kreftsykdommen er radikalt behandlet og ved kreftformer med kjent høy risiko for residiv, er det også nødvendig å rådføre seg med onk-olog om hvorvidt behandling med aktuelle biologiske legemiddel tilrådes (1,8,9,10). Spesiell årvakenhet er nødvendig hos unge pasienter, spesielt menn, hvor kombinasjonsbehandling med TNF-α-hemmer og azatioprin eller annet immunmodulerende legemiddel planlegges. Det er rapportert økt forekomst av hepato-splenisk T-cellelymfom hos denne pasientgruppen. Kvinner anbefales å følge nasjonalt screeningprogram for livmorhalskreft med rutinemessige cytologiprøver fra livmorhalsen hvert tredje år for kvinner mellom 25 og 69 år (http://www.kreftregisteret.no) (29.09.2010)
5. Andre sykdommer
Hos pasienter med hjertesvikt må TNF-α-hemmere brukes med forsiktighet da det er rapportert om forverring av hjertesvikt i NYHA klasse 3 og 4 under slik behandling (12,13). Behandling med TNF-α-hemmere er kontraindisert ved multippel sklerose på grunn av rapporterte tilfeller med sykdomsforverring under TNF-α-hemmerbehandling (1).
Oppfølging – generelle prinsipper
Etter oppstart av biologisk behandling bør pasienten følges tett med henblikk på behandlingseffekt og eventuelle bivirkninger. Innen 3 måneder skal behandlingsansvarlig gastroenterolog bestemme om pasienten skal fortsette med vedlikeholdsbehandling. Denne vurderingen baseres på objektiv dokumentasjon av effekt ved hjelp av kliniske og biokjemiske variabler som sykdomsaktivitetsindeks, kalprotektin i avføringen, blodprøver, endoskopi og/eller andre bildeundersøkelser. Andre forhold som bør tas i betraktning, er pasientens egen opplevelse av behandlingseffekt samt eventuell forekomst av bivirkninger.
Under vedlikeholdsbehandling bør pasienten følges med kontroller minst fire ganger årlig ved spesialistpoliklinikk for fordøyelsessykdommer. Ved utilfredsstillende sykdomskontroll må forskjellige alternativer vurderes: Å øke dosen av TNF-α-hemmer, å korte ned intervallet mellom dosene, å legge til et immunmodulerende legemiddel, å skifte til en annen TNF-α-hemmer eller å vurdere kirurgi.
Bivirkninger av biologiske legemidler og annen immunhemmende behandling
De vanligste bivirkningene er infusjons- eller injeksjonsrelaterte symptomer og mindre alvorlige infeksjoner. Ved uklare og atypiske symptomer under pågående TNF-α-hemmerbehandling må man utelukke alvorlig underliggende infeksjon. Pasienter som får behandling med mer enn to immunhemmende medikamenter bør gis pneumocystis jerovecii-profylakse med trimetoprim-sulfametoksazol eller pentamedin (5). Hos varicella zoster-virus IgG-negative pasienter anbefales posteksposisjonsprofylakse med spesifikt immunglobulin innen 96 timer etter potensiell smitte, eventuelt også antiviral behandling (5).
Ved nevrologiske symptomer hos pasienter som behandles med TNF-α-hemmer bør behandlingen stoppes inntil det er avklart om symptomene skyldes bivirkninger av behandlingen, debut av latent multippel sklerose eller infeksjoner som rammer nervesystemet (14).
Ved leveraffeksjon, leddplager, hudutslett og lungesymptomer må man vurdere å stoppe biologisk behandling helt eller midlertidig inntil det er avklart hvorvidt dette er ekstraintestinale manifestasjoner ved inflammatorisk tarmsykdom, tilfeldig forekomst av annen sykdom eller bivirkninger av behandlingen. Dersom det er mistanke om residiv av eller nyoppstått malign sykdom, må TNF-α-hemmerbehandlingen stoppes inntil diagnosen er avklart (8,9,10).
Vurdering av varighet av TNF-α-hemmerbehandling
Vedlikeholdsbehandling i flere år er aktuelt ved uttalt inflammasjon og dype ulcerasjoner, komplisert sykdom med fistler, strikturer og perianal affeksjon, utbredt tynntarmsaffeksjon, tidlig sykdomsdebut og steroidavhengighet (15,16).
Hos pasienter i langvarig remisjon kan man vurdere å avslutte behandlingen (17, 19). Remisjon bør da ha vart i mer enn 6 måneder og skal dokumenteres med endoskopisk tilheling av slimhinnen. Ved isolert tynntarmsaffeksjon er det tilstrekkelig med normal kalprotektinverdi i avføringen, men supplerende bildediagnostikk som MR tynntarm, kapselendoskopi eller ultralyd er ofte ønskelig. TNF-α-hemmerbehandling kan avsluttes ved umiddelbar seponering av medikamentet (19). Tett oppfølging av pasienten (klinikk, blodprøver, kalprotectin og eventuelt bildediagnostikk) er viktig for å oppdage tilbakefall av sykdommen så tidlig som mulig.
Oppsummering
Ved behandling med TNF-α-hemmere og andre biologiske legemidler hos pasienter med inflammatorisk tarmsykdom er målet å bedre det naturlige forløpet av tarmsykdommen og forhindre komplikasjoner (4). Immunhemmende behandling bør reduseres til færrest mulig medikamenter i laveste effektive dose (5). Pasienter som får TNF-α-hemmere eller annen behandling som hemmer immunforsvaret har ofte beskjedne og atypiske symptomer ved infeksjoner og malignitet (2).
Litteratur:
- Nasjonale faglige retningslinjer for bruk av TNFα-hemmere og andre biologiske betennelsesdempende legemidler innen revmatologi, gastroenterologi og dermatologi. IS-1478. Oslo: Sosial- og helsedepartementet, revidert utgave februar 2010. http://www.shdir.no/publikasjoner/retningslinjer (29.09.2010), søkeord: IS-1478.
- Columbel JF, Rutgeerts P, Reinicsch W et al. One Year Data from the SONIC study: A randomized, double-blind trial comparing infliximab an infliximab plus azathioprine to azathioprine in patients with Crohn’s disease naïve to immunomodulators and biologic therapy. Gut 2009; 58 (Suppl II) A69
- Baert F, Noman M, Vermeire S et al. Influence of immunogenicity on the long-term efficacy of infliximab in Crohn’s disease. N Engl J Med. 2003 Feb 13; 348 (7):601-8
- Dignass A, Van Assche G, Lindsay J O. The second European evidence-based consensus oon the diagnosis and management of Crohn’s disease: Current management; Definitions and diagnosis; Special situations. Journal of Crohn’s and Colitis (2010) 4,28-101
- J.F. Rahier, S. Ben-Horin, J.F. Colombel et al, on behalf of the European Crohn’s and Colitis Organisation (ECCO). European evidence-based Consensus on the prevention, diagnosis and management of opportunistic infections in inflammatory bowel disease, June 2009; pages 47-911. https://www.ecco-ibd.eu/publications/guidelines
- M Toruner, EV Loftus , W Scott Harmsen et al. Risk Factors for Opportunistic Infections in Patients With Inflammatory Bowel Disease. Gastroenterology 2008; 134: 929-935.
- N Viget, G Vernier-Massoille, D Salmon-Ceron et al. Opportunistic infections in patients with inflammatory bowel disease: Prevention and diagnosis. Gut 2008;57:549-558.
- Safety analyses of adalimumab (HUMIRA) in global clinical trials and US postmarketing surveillance of patients with rheumatoid arthritis. Ann Rheum Dis. 2006.
- Bongartz T, Sutton AJ, Sweeting MJ et al. Anti-TNF antibody therapy in rheumatoid arthritis and the risk of serious infections and malignancies – Systematic review and meta-analysis of rare harmful effects in randomized controlled trials. JAMA. 2006
- Kandiel A, Fraser A G, Korelitz B I et al. Increased risk of lymphoma among inflammatory bowel disease patients treated with azathioprine and 6-mercaptopurine. Gut 2005; 54: 1121-1125.
- Behandling med TNF-alfa-blokkere og risiko for tuberkulose – råd om vurdering, forebygging og behandling. Folkehelseinstitutttet. Supplement, Smittevern 7. Forebygging og kontroll av tuberkulose. http://www.fhi.no/dav/cd5c26cc6d.pdf (29.09.10)
- Kwon HJ, Cote TR, Cuffe MS et al. Case reports of heart failure after therapy with a tumor necrosis factor antagonist. Ann Intern Med. 2003;138:807-811.
- Chung ES, Packer M, Lo KH et al. Randomized, double-blind, placebo-controlled, pilot trial of infliximab, a chimeric monoclonal antibody to tumor necrosis factor-alpha, in patients with moderate-to-severe heart failure: results of the anti-TNF Therapy Against Congestive Heart Failure (ATTACH) trial. Circulation. 2003;107:3133-3140.
- Sandborn WJ, Colombel JF, Enns R et al International Efficacy of Natalizumab as Active Crohn’s Therapy (ENACT-1) Trial Group. Evaluation of Natalizumab as Continuous Therapy ( ENACT-2) Trial Group. N Engl J Med. 2005 Nov 3; 353: 1912-25.
- Sands BE, Anderson FH, Bernstein CN, et al. Infliximab maintenance therapy for fistulizing Crohn’s disease. N Engl J Med 2004; 350: 876-885.
- Loly C, Belaiche J, Louis E et al. Predictors of severe Crohn’s disease. Scand J Gastroent 2008;43:948-54
- Louis E, Belaiche J, Reenagers C et al. Anti-TNF and Crohn’s Disease: When should we stop? Current Drug Targets 2009 Nov 17 (ePub ahead of print)
- Storla DG Tidsskr Nor Legeforen 2009 Dec 17; 24;129:2618-9
- Louis E,Vernier-Massouille G, Grimaud J-C et al. Infliximab discontinuation in Crohns disease patients in stabile remission on combined therapy with immunosuppressors : a prospective ongoing cohort study (STORI studien). Digestive Disease Week 2009, Abstract 931 STORI studien
- Mahadevan U, Kane S, Sandborn WJ. Intentional infliximab use during pregnancy for induction or maintenance of remission of Crohn’s disease. Aliment Pharmacol Ther 2005 ;21;733-8
- Vesga L, Terdiman JP, Mahadevan U. Adalimumab use in pregnancy. Gut 2005;54:890