Trykkmåling i øsofagus er viktig i utredningen av svelgvansker. Undersøkelsen benyttes også i vurderingen av reflukspasienter før en eventuell fundoplikasjon, og en trykkmåling er en forutsetning for korrekt plassering av sensoren for 24-timers pH-registrering i øsofagus.
Øsofagusmanometri blir også av og til benyttet i utredningen av ikke-kardiale brystsmerter. Men undersøkelsen byr på tolkningsproblemer og den forutsetter en viss erfaring før man behersker teknikken og vurderingen av funn som gjøres.
Den vanlige teknikken har vært væskeperfusjon av 5-8 sensorer. Undersøkelsen gjennomføres med forskjellige oppsett for hurtig eller langsomt trekk av trykksonden gjennom LES. Eventuelt benyttes en Dent-sleeve for å kunne måle LES-trykk (1,2).
High resolution manometry, det vil si ”solid state teknikk” med et høyt antall sensorer, har kommet som en forbedring av tidligere undersøkelsesteknikk. Med 36 nivåer med en centimeters mellomrom og et gjennomsnittstrykk fra 12 sensorer i hvert nivå, får man et instrument for å registrere trykkforholdene i hele øsofagus samtidig.
Dette forenkler undersøkelsen idet man ikke lenger har behov for å endre sondeplasseringen. Det sparer tid, men oppleves også mindre plagsomt for pasienten, ettersom bevegelse av sonden kan medføre ubehag.
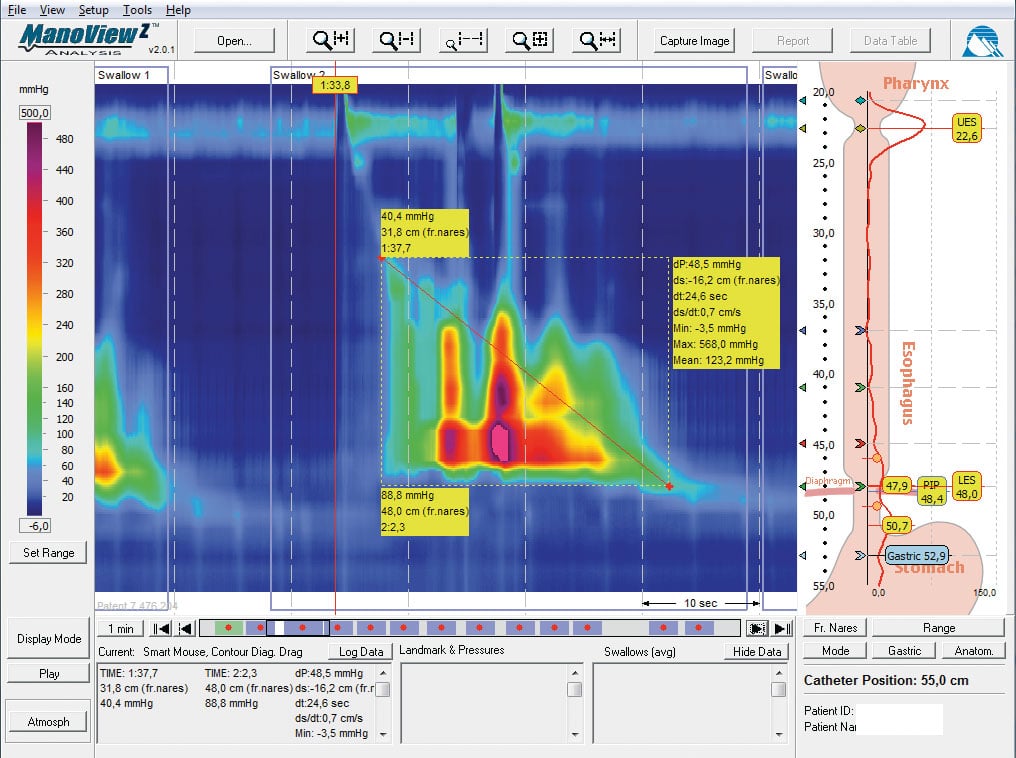
For å gjøre den store datamengden mer forståelig har man utviklet et fargediagram der avstanden gjennom øsofagus utgjør y-aksen, tiden x-aksen og trykkamplituden uttrykt i en fargeskala, gir en enkel forståelse av svelgbevegelsene. Denne teknikken og fremstillingen av resultatene kalles: high-resolution esophageal pressure topography (HREPT), høyoppløsnings øsofagustrykktopografi (3), figur 1 og 2.

Figur 1. Skjermbilde av en undersøkelse. Til høyre en hjelpetegning der man plasserer nivåene for farynks, øvre øsofagussfinkter (UES), nedre sfinkter (LES) og magesekken. På denne tegningen ser man trykkurven i rødt. Fargeplottet identifiserer farynkstrykket og relaksasjonen i øvre sfinkter som starter svelgene, den propagerte kontraksjonen med nesten opphold i overgangen mellom tverrstripet- og glatt muskulatur, relaksasjonen og respirasjonsbevegelsene i nedre sfinkter.

Figur 2. Samme svelgbevegelse fremstilt med høyoppløsnings øsofagustrykktopografi og med vanlige trykkurver.
Praktisk gjennomføring
Vårt standardoppsett for øsofagusmanometri på Oslo universitetssykehus, innebærer at sonden plasseres slik at øvre og nedre øsofagussfinkter er med i undersøkelsen. Etter en kort tilvenning til sonden, svelger pasienten 10 ml vann 10 ganger. Om problemstillingen er dysfagi eller mistanke om en spastisk tilstand, og trykkurvene ikke allerede er entydige for diagnosen, suppleres gjerne med fastere føde, tørre kjeks, eventuelt drikke av et større væskevolum som 100 ml.

Figur 3. Svart konturlinje med isobar på 30 mmHg som er vist å være en grenseverdi for bolustransport.
I vurderingen vil man først studere nedre øsofagussfinkter. Avstand fra neseåpningen, nares. Lengde, trykk og relaksasjon. Beliggenhet i forhold til diafragma. Relaksasjonen av nedre sfinkter vurderes i de 10 sekundene som følger etter relaksasjonen i øvre øsofagussfinkter som starter svelget.
Deretter ser man på svelgbevegelsen; er det propulsiv aktivitet? Hvilket trykk genereres? Er det bortfall av ”bolustransporttrykk” i deler av øsofagus? Hva er propagasjonshastigheten?
Tilslutt vurderes øvre øsofagussfinkter; hviletrykk, relaksasjon i forbindelse med svelg.
Vurderingen med utvelgelse av målepunkter og beregning av trykk og hastigheter gjøres vanligvis etter at undersøkelsen er avsluttet. Propagasjonshastighet kan måles ved hjelp av isobarlinjen for 30 mmHg som er vist å være en grenseverdi for bolustransport, figur 3. Distal kontraktil indeks måles ved å beregne ”arealet under kurven” av trykket fra overgangssonen til og med nedre sfinkter, figur 4.
Er den nye teknikken nyttig?
Den nye teknikken har blitt benyttet i en ny klassifisering av øsofagusmotilitet og en bedre inndeling av achalasi med sannsynlig betydning for behandlingsvalg og prognose (4,5).
At den er et utmerket forskningsverktøy er også utvilsomt. Enkelte skeptikere har hevdet at den eneste motilitetsforstyrrelsen i øsofagus, der man har avgjørende behandlingstilbud, nemlig achalasi, vil man uansett kunne diagnostisere. Selv har jeg imidlertid sett pasienter som ikke har fått diagnosen fordi forkortningen av øsofagus ved kontraksjon av de longitudinelle muskelfibrene, har blitt feiltolket som relaksasjon av nedre øsofagussfinkter. Figur 5.
Det synes imidlertid å være enighet om at undersøkelsen er raskere å gjennomføre og enklere å tolke. Det er også dokumentert at resultatene er enklere å vurdere for den som ikke er kjent med trykkmåling fra tidligere. Diagnosesetting går fortere og er oftere korrekt (6).
Diagnostiske kriterier for øsofagusmotilitet
(Chicago klassifikasjonen ref 3):
Normal
Normalt LES-trykk (10-35 mmHg) med relaksasjon i forbindelse med svelging
Propagasjonshastighet < 8 cm/s > 90% av svelg
Normal stigning av intra-bolus trykk ved < 8 cm/s til <30mmHg i > 90% av svelgene*
Gjennomsnittlig distal kontraktil indeks (DCI) < 5000 mmHg•s•cmPeristaltisk dysfunksjon
- Mild: 3-6 svelg med uteblitt peristaltikk eller en > 2 cm defekt i 30 mmHg isobar kontur i den distale øsofagusperistaltikken (15mmHg i proksimale/midtre øsofagus)
- Alvorlig: ≥ 7 svelg med uteblitt peristaltikk eller en > 2 cm defekt i 30 mmHg isobar i den distale øsofagusperistaltikken (15mmHg i proksimal-midtre øsofagus)
- Aperistaltikk: kontraktilt trykk < 30 mmHg i hele midtre-distale øsofagus ved alle svelg (Sclerodermi-mønster: aperistaltikk med LES-trykk <10 mmHg)
Hypertensiv peristaltikk
Propagasjonshastighet < 8 cm/s i > 90 % av svelgene
Gjennomsnittlig distal kontraktil indeks (DCI) > 5000 mmHg•s•cm**
Hypertensiv peristaltikk: gjennomsnittlig DCI > 5000 – 8000 mmHg•s•cm
Segmental hypertensiv peristaltikk: Høytrykkskontraksjoner i midtre eller distale øsofagus eller LES etter kontraksjon: gjennomsnittlig DCI 5000 – 8000 mmHg•s•cm
Hypertensiv peristaltikk ± repetetive eller forlenget kontraksjon: DCI > 8000 mmHg•s•cmØsofagusspasme (hurtig propagert kontraktil bølgefront)
- Propagasjonshastighet > 8 cm/s i ≥ 20% av svelgene ± forhøyet DCI
- Diffus øsofagusspasme: hurtig bølgefront gjennom hele distale øsofagus
- Segmental øsofagusspasme: hurtig bølgefront begrenset til midtre- eller distale øsofagus
Achalasi
- Manglende/ufullstendig relaksasjon av LES ved svelging
- Økt intraøsofagealt bolustrykk pga motstand mot flow i LES
Klassisk: aperistaltikk uten kontraktil aktivitet
Spastisk: med bevart kontraktil aktivitet med økning av bolustrykk med eller uten forkortning av øsofagus
Variant: med bevart peristaltikk i distale øsofagus i ≥20% av svelgenePatologisk LES-trykk
- Hypotensiv: 10 s gjennomsnitt < 10 mmHg med normal peristaltikk
- Hypertensiv: 10 s mean > 35 mmHg med normal peristaltikk og relaksasjon av LES
Funksjonell obstruksjon
- Manglende/ufullstendig relaksasjon av LES ved svelging
Mild: propagasjonshastighet <8 cm/s i 90% av svelgene
Alvorlig: propagasjonshastighet > 8 cm/s i ≥20 av svelgene med trykkøkning (”common cavity”)
Referanser:
- AGA Technical Review on the Clinical Use of Esophageal Manometry, Pandolfino, Kahrilas Gastroenterology 2005
- American Gastroenterological Association Institute Technical Review on the Management of Gastroesophageal Reflux Disease. Kahrilas et al Gastroenterology 2008
- Classifying Esophageal Motility by Pressure Topography Characteristics: A Study of 400 Patients and 75 Controls. Pandolfino et al Am J Gastro 2008
- Achalasia: A New Clinically Relevant Classification by High-Resolution Manometry. Pandolfino et el Gastroenterology 2008
- Esophageal Motor Disorders in Terms of High-Resolution Esophageal Pressure Topography: What Has Changed? Kahrilas PJ. Am J Gastroenterol. 2010
- Value of Spatiotemporal Representation of Manometric Data. Grübel C, Hiscock R, Hebbard G. Clin Gastr Hep 2008