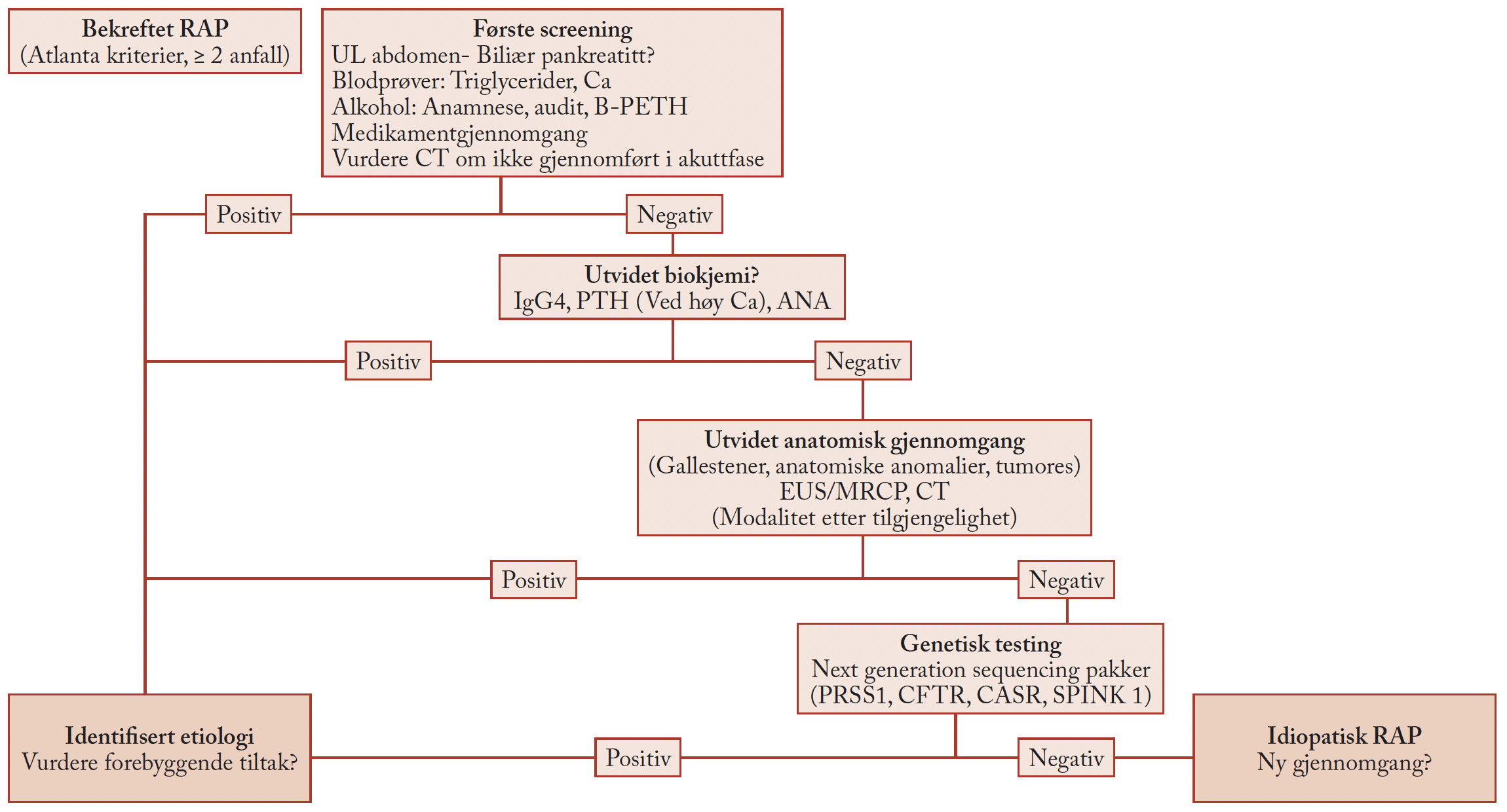
Vel 600 pasienter får påvist denne svulstformen i Norge hvert år, og det er nesten like mange som årlig dør av pancreascancer.
En vanlig kommentar til disse tallene er at man følgelig ikke kan forespeile noen kurativ behandling i praksis. Resonnementet legger en negativ ”føring i mange doktorhoder” – kollegene kan bli bærere av en defaitistisk holding til hele pasientgruppen. Etter mitt skjønn får pasienter med pancreascancer for lite faglig fokus, og det gjøres generelt for lite for å hjelpe dem. Men kan noe gjøres? Fortsatt gir jeg uttrykk for min egen oppfatning, men mitt svar er: Ja! Og hva er så det?

Figur 1: Mesenterialkarene affiseres tidlig av svulster i caputdelen av pancreas, men reseksjon av tumorinfiltrert vena mesenterica superior/vena porta, er potensielt kurativ kirurgi.
1. Flere bør opereres, og den kirurgiske teknikk kan forbedres
Det var i mange år et kirurgisk aksiom at lokalavansert cancer (infiltrerer mesenterialvene/vena porta), ikke profitterer på radikal kirurgi. Pancreassentra med tilstrekkelig størrelse har nå publisert serier med tresiftrede pasienttall, som har vesentlig bedre overlevelse etter kirurgi enn kjemoterapi (1, 2, se figur 1), og behandlingen tilbys også i Norge. Utvalgte pasienter med metastatisk sykdom kan også muligvis være tjent med reseksjon, men det er fremdeles eksperimentell behandling.
2. Man bør være onkologisk aktiv
Den etablerte Gemzar-behandlingen ble standard i Norge senere enn i de fleste vestlige land, men NGICGs retningslinjer bør følges, dvs. alle aktuelle pasienter bør henvises til en onkologisk vurdering (hverken gastrokirurger eller gastromedisinere bør unnlate henvisning). En viktig grunn til dette er at også annen palliativ behandling bør tilbys aktivt. Sentra for lindrende behandling, i alle helseregioner, har en stor jobb å gjøre her.
3. Vi vet mye om sykdomsforløpet
Mer enn halvparten av pasientene utvikler før eller senere galleveisokklusjon og har stor nytte av ERCP med stentavlastning. De bør få det raskt når behovet oppstår, helst før de har hatt sin første kolangitt. Vel 20 % utvikler duodenalobstruksjon, og disse bør – om mulig – få en endoskopisk duodenal stent, fremfor kirurgisk gastroenterostomi (ikke engang laparoskopisk teknikk er så skånsom som øvre endoskopi). Også dette bør skje tidlig – ikke sent (etter uker med ventrikkelretensjon og vekttap). Endelig behøves samhandling mellom gastromiljø og palliativt miljø. Stereoidbehandling kan gi bedret matlyst hos kakektiske pasienter, men ikke hos en pasient med duodenalobstruksjon – da må det stent til!
4. Det er også mye vi ikke vet
Jeg velger å fokusere på en side av forskningen som lar seg gjennomføre og som er aktualisert på neste Nordiske gastromøte i Stavanger: Vi bør spørre pasientene hvilke helseproblemer de prioriterer høyest. Det foreligger få validerte verktøy for måling av pasientrapportert helse hos pasienter med pancreascancer, men utvikling og nyskapning pågår. Det er mulig å skreddersy tiltakene i tråd med den enkelte pasientens ønsker, hvis vi tar oss bryet med å spørre etter pasientens prioriteringer for deretter å tilpasse behandlingen. Fagutviklingen innen kirurgi, endoskopi og onkologi kommer til å løfte tilbudet også for pasienter med pancreascancer i nær fremtid. Det er da også sannelig på tide.
Referanser
- 1.Muller SA et al. Vascular resection in pancreatic cancer surgery: survival determinants. J Gastrointest Surg. 2009; 13: 784-92
- Yekebas EF et al. En bloc vascular resection for locally advanced pancreatic malignancies infiltrating major blood vessels: perioperative outcome and long-term survival in 136 patients. Ann Surg 2008; 247: 300-9.