Kriteriene for diagnosen cøliaki hos barn er i ferd med å bli betydelig endret. Nye retningslinjer fra ESPGHAN åpner opp for å utelate tynntarmsbiopsi under gitte forutsetninger. Her vil vi ta for oss diagnosesetting etter oppdaterte retningslinjer, det kliniske bildet, epidemiologi og risikofaktorer samt vanlige kliniske problemer hos barn med cøliaki.
Den tredje revisjonen fra ESPGHAN (European Society of Paediatric Gastroenterology, Hepatology and Nutrition) av kriterier for diagnosen cøliaki publisert i 2012 har vært diskutert i fagmiljøet gjennom flere år.1 Ikke-invasive metoder er alltid etterspurt i barnemedisinen, og tynntarmsbiopsiering hos barn vil vanligvis skje i narkose. Fra første retningslinje i 1970 til revisjon i 1990 gikk man bort fra kravet om tre biopsier; før og etter gluteneliminasjon til ny biopsi etter provokasjon.2 En biopsi med påfølgende klinisk oppfølging og serologi har vært gjeldende standard, med provokasjon bare i utvalgte tilfeller.3
Imidlertid har bedre spesifisitet av serologi og godt samsvar mellom histologi og serologi reist spørsmålet om biopsi alltid er nødvendig.
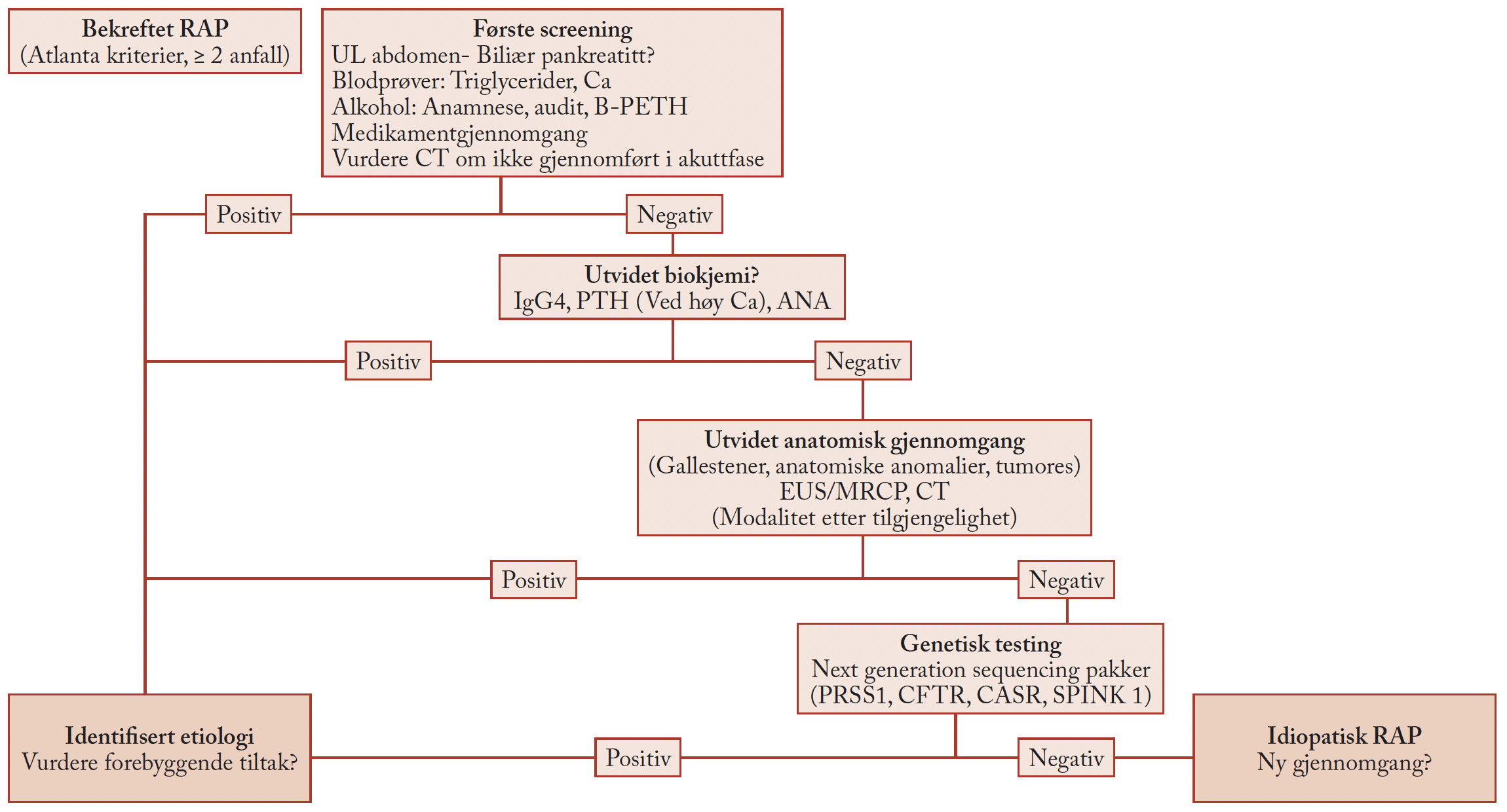
De reviderte anbefalingene1 åpner opp for at diagnosen hos barn kan stilles uten biopsi dersom det foreligger
- klare symptomer på cøliaki (ikke nærmere spesifisert) og
- antistoff mot vevstransglutaminase2 forhøyet 10 ganger eller mer over referansegrense og
- positiv endomysiumtest og
- HLA-DQ2 eller DQ8 er tilstede
En multisenterstudie er i gang (ProCeDE) for validering av de nye retningslinjene og ikke minst for å få en bedre standardisering av serologiske tester. Det er ellers verdt å merke seg at kliniske symptomer skal være tilstede for at denne diagnostiske framgangsmåten skal følges. For screeningoppdagede tilfeller følges en annen algoritme. Endomysiumtest, som har forsvunnet fra repertoaret i norske laboratorier de senere åra, blir på nytt anbefalt. Om endomysiumtest gir noen tilleggsinformasjon utover antistoff mot transglutaminase gjenstår å se i valideringsstudien. Nye data om nytten av HLA-typing tyder på at diagnosen kan støttes ved funn av disponerende HLA-type dersom det ikke blir tatt biopsi.4
Biopsier
Foreløpige estimater basert på publiserte abstracts tyder på at kanskje 50 % av nye tilfeller av cøliaki fortsatt vil falle utenom kriteriene for å kunne unnlate biopsi.1 Når tynntarmsbiopsi skal tas, er tilstrekkelig materiale med minst fire biopsier fra pars descendens og en fra bulbus duodeni ønskelig, ikke minst fordi mucosaforandringer kan være flekkvise.1 Histologisk klassifisering gjøres etter Marsh’ kriterier,5 men betydelig intraobservatørvariasjon er rapportert (ProCeDE).
Symptomer
Det klassiske symptombildet beskrevet med triaden av malabsorpsjon6 – kronisk diare, abdominal distensjon og vekttap – er heller unntaket enn regelen i våre dager.7 Median alder for diagnose er 6-7 år, andelen barn under to år i Norge er på under 10 % (abstract WCPGHAN 2012). Det samme rapporteres fra andre land8-10, mens gjennomsnittsalder ved diagnose i Sverige fortsatt ser ut til å være lavere.11 Tidlig diagnose kan skyldes bedre årvåkenhet heller enn tidlig debut. Men en tidligere sykdomsdebut kan være reell, og den særegne svenske tradisjonen med å gi velling i tidlig alder gir betydelige mengder gluten det første leveåret.
Flertallet av barn har gastrointestinale symptomer der magesmerter er det vanligste symptomet.10 Både diare og forstoppelse forekommer, men ett av tre barn har ingen gastrointestinale symptomer.7 Selv om lengde og vekt ligger under gjennomsnittet for alderen, har flertallet av barna ingen vekstforstyrrelse som leder til diagnosen.12 Jernmangel
og -anemi, muskelsvakhet og mangel på energi samt nedsatt matlyst er vanlige fun.12 Ved uforklarlig forhøyede transaminaser er cøliaki en viktig differensialdiagnose.13
Forekomst og screening av risikogrupper
I Akershus var insidens av klinisk cøliaki i barnealder i 1993-98 beregnet til ca. 16/100000/år.14 I løpet av et tiår har dette økt betydelig: data fra Norsk Pasientregister gir en kumulativ insidens på omkring 4,0-4,6/1000 for årskullene født i 1999-2004, insidens ligger omkring 45/1000000/år (egne data, abstract 2012). Prevalensen er på 0,34/100 for hele barnepopulasjonen, og forekomsten er ikke vesentlig lavere enn den som rapporteres fra Sverige og Finland. Imidlertid har screeningstudier vist prevalens helt opp i 3 % i Sverige15 og 1 % i Finland16. Tilsvarende studier finnes ikke fra Norge, men det er grunn til å tro at forekomsten av uoppdaget cøliaki hos oss ikke skiller seg mye fra våre naboland når klinisk forekomst er sammenlignbar.
To grupper barn blir systematisk screenet for cøliaki i Norge: 3-12 % av barn og ungdom med type 1 diabetes har cøliaki, og årlig screening er standard.1 Det samme gjelder barn med Downs syndrom, som har en prevalens tilsvarende type 1-diabetikere.17 Førstegradsslektninger av indekskasus har en forekomst av cøliaki på ca. 10 %, uten at det foregår noen systematisk screening av asymptomatiske familiemedlemmer. Andre tilstander med økt forekomst av cøliaki er Turner og Williams syndrom samt autoimmun thyroideasykdom.
Risikofaktorer
En epidemisk økning i cøliaki blant barn i Sverige på 1980-tallet kan delvis forklares av endringer i tidlig gluteneksponering og amming.18 En metaanalyse av seks studier tyder på en viss beskyttende effekt av langvarig amming og introduksjon av gluten mens barnet fortsatt får morsmelk.19 Observasjonsstudier av høyrisikoindivider gir imidlertid nokså sprikende funn (abstract, ESPGHAN2012).
Et immunologisk vindu for toleranseutvikling kan finnes der første eksponering for gluten optimalt sett bør finne sted fra 4-6 måneders alder.20 En randomisert multisenterstudie pågår for å studere effekten av introduksjon av små doser gluten mellom 4 og 6 måneders alder i forhold til senere introduksjon hos genetisk disponerte barn (PreventCD). Erfaringene fra den svenske epidemien kan tyde på at tidlig gluteneksponering først og fremst framskynder debut av sykdommen uten at senere prevalens blir vesentlig endret.21
Utover at gluten må være tilstede i kosten er andre miljøfaktorer mangelfullt kjent, spesielt når sykdommen debuterer etter to års alder. Infeksjoner omkring fødsel og forløsning med keisersnitt ser ut til å øke risikoen for cøliaki22-24, muligens med endret kolonisering i tarm som mediator. Samtidig ser tarmkolonisering ut til å være vesentlig styrt av HLA-type, slik at interaksjonen mellom genetikk, miljøfaktorer og mikrobiologi er kompleks.25 Tarminfeksjoner som rotavirus kan være en utløsende faktor hos genetisk disponerte.26 Samtidig kan endret immunrespons i svangerskapet foreligge hos mødre som får barn med senere cøliaki, uten at man vet hva som eventuelt ligger bak dette.27
Fallgruber
De omstendelige diagnostiske metodene fra ESPGHAN i 1970 viser at histologiske forandringer er uspesifikke, og at gluten som årsak sikrest kunne bevises med eliminasjon og provokasjon. Dagens utvidede repertoar av prøver har gjort dette overflødig, men unntak finnes. Små barn har høyere forekomst av andre fødemiddelenteropatier som
kumelkallergi, og sannsynlig cøliaki som diagnose kan være nødvendig å revurdere senere. Også lettgradige forandringer (Marsh grad I) kan være krevende å tolke. I begge disse tilfellene vil HLA-typing være nyttig, siden fravær av HLA-DQ2 og DQ-8 sterkt taler imot cøliaki. Normal anti-tTG2 bør også gi grunn til skepsis omkring diagnosen, selv om sensitivitet ved denne testen er på 97-98 %.
Ikke sjelden blir barn henvist som i beste hensikt er satt på glutenfri kost av foreldre eller alternative behandlere. Dessverre forekommer det også at leger starter slik diett uten at diagnostikk er gjennomført, og dette skaper betydelige utfordringer. Fravær av disponerende HLA-type kan igjen være nyttig for å avkrefte diagnosen, men ved funn av HLA-DQ2 eller DQ8 vil provokasjon som regel være nødvendig med påfølgende blodprøver og/eller tynntarmsbiopsi.
Fortsatt er ikke juryen samstemmig om nye kriterier for diagnosen cøliaki.28, 29 Konklusjonen etter omfattende validering av kriteriene er verdt å vente på, og nye revisjoner av de diagnostiske kriteriene vil utvilsomt komme.
Referanser
- Husby S, Koletzko S, Korponay-Szabo IR et al. J Pediatr Gastroenterol Nutr 2012;54(1):136-160.
- Meeuwisse G. Acta Paediatrica Scandinavia 1970;59:461-463.
- Revised criteria for diagnosis of coeliac disease. Arch Dis Child 1990;65(8):909-911.
- Bjorck S, Brundin C, Lorinc E, Lynch KF, Agardh D. J Pediatr Gastroenterol Nutr 2010;50(1):49-53.
- Marsh MN. Gastroenterology 1992;102(1):330-354.
- Doganci T, Bozkurt S. Pediatr Int 2004;46(6):693-696.
- Ravikumara M, Tuthill DP, Jenkins HR. Arch Dis Child 2006;91(12):969-971.
- Csizmadia CG, Mearin ML, von Blomberg BM, Brand R, Verloove-Vanhorick SP. Lancet 1999;353(9155):813-814.
- Lopez-Rodriguez MJ, Canal Macias ML, Lavado Garcia JM, Sanchez BM, Robledo AP, Pedrera Zamorano JD. Acta Paediatr 2003;92(2):165-169.
- Stone ML, Bohane TD, Whitten KE, Tobias VH, Day AS. BMC Pediatr 2005;5(1):11.
- Ludvigsson JF, Ansved P, Falth-Magnusson K et al. J Pediatr Gastroenterol Nutr 2004;38(2):181-186.
- Savilahti E, Kolho KL, Westerholm-Ormio M, Verkasalo M. Acta Paediatr 2010;99(7):1026-1030.
- Kuloglu Z, Kirsaclioglu CT, Kansu A, Ensari A, Girgin N. Yonsei Med J 2009;50(5):617-623.
- Perminow G, Rydning A, Jacobsen CD, Frigessi A. Tidsskr Nor Laegeforen 2000;120(29):3503-3506.
- Myleus A, Ivarsson A, Webb C et al. J Pediatr Gastroenterol Nutr 2009;49(2):170-176.
- Maki M, Mustalahti K, Kokkonen J et al. N Engl J Med 2003;348(25):2517-2524.
- Book L, Hart A, Black J, Feolo M, Zone JJ, Neuhausen SL. Am J Med Genet 2001;98(1):70-74.
- Ivarsson A, Persson LA, Nystrom L et al. Acta Paediatr 2000;89(2):165-171.
- Akobeng AK, Ramanan AV, Buchan I, Heller RF. Arch Dis Child 2006;91(1):39-43.
- Norris JM, Barriga K, Klingensmith G et al. JAMA 2003;290(13):1713-1720.
- Olsson C, Hernell O, Hornell A, Lonnberg G, Ivarsson A. Pediatrics 2008;122(3):528-534.
- Marild K, Stephansson O, Montgomery S, Murray JA, Ludvigsson JF. Gastroenterology 2011.
- Welander A, Tjernberg AR, Montgomery SM, Ludvigsson J, Ludvigsson JF. Pediatrics 2010;125(3):e530-e536.
- Decker E, Engelmann G, Findeisen A et al. Pediatrics 2010;125(6):e1433-e1440.
- Palma GD, Capilla A, Nova E et al. PLoS One 2012;7(2):e30791.
- Stene LC, Honeyman MC, Hoffenberg EJ et al. Am J Gastroenterol 2006;101(10):2333-2340.
- Lindehammer SR, Bjorck S, Lynch K et al. Autoimmunity 2011;44(6):445-452.
- Hill ID, Dirks MH, Liptak GS et al. J Pediatr Gastroenterol Nutr 2005;40(1):1-19.
- Hill ID, Horvath K. J Pediatr Gastroenterol Nutr 2012;54(3):310-311.